Der Schlaganfall: Eckdaten
Kaum ein Notfall lässt dem Arzt so wenig Zeit wie ein Gefäßverschluss im Gehirn – binnen Minuten beginnt das Sterben der Nervenzellen. Was genau geschieht, was das Umfeld tun kann und welche Möglichkeiten die Medizin hat, lesen Sie hier.
Wissenschaftliche Betreuung: Prof. Dr. Ulrich Dirnagl
Veröffentlicht: 16.06.2021
Niveau: leicht
- Alle zwei Minuten ereignet sich ein Schlaganfall in Deutschland. Übers Jahr sind es eine Viertelmillion, und annähernd 70.000 Todesfälle.
- Es gibt ischämische und hämorrhagische Schlaganfälle. Erstere machen 85 Prozent aller Fälle aus und entstehen durch verstopfte Gefäße im Gehirn, letztere durch ein Leck im Blutgefäß.
- Extreme und plötzliche Kopfschmerzen, Störungen der Sprache, der Bewegung und des Bewusstseins sowie halbseitige Lähmungen sind die häufigsten Symptome. In diesem Fall sofort den Notruf 112 alarmieren!
- Je schneller ein Schlaganfall behandelt wird, desto größer ist die Chance für den Patienten, zu überleben und keine bleibenden Behinderungen davonzutragen.
- Gegen Blutgerinnsel kommen Medikamente zum Einsatz (Thrombolyse) oder die Thrombektomie, bei der sie über einen Katheter entfernt werden.
- Ein gesunder Lebensstil mit viel Bewegung, ohne Zigaretten und der richtigen Ernährung senkt das Risiko beträchtlich.
- Die Forschung bereitet den Boden für neue und bessere Therapien. Allerdings ist der Schlaganfall komplizierter als die meisten anderen Krankheiten.
Recht zutreffend beschreiben die Schweizer das Phänomen der transitorischen ischämischen Attacke (TIA) als „Streifung“. Wie der Schlaganfall ist auch die TIA eine Durchblutungsstörung des Gehirns, die sich allerdings gemäß der neuen Definition der meisten Fachgesellschaften innerhalb einer Stunde vollständig zurückbildet (und nicht mehr binnen maximal 24 Stunden). Die Ursachen und Symptome sind weitgehend gleich, sodass eine sichere Unterscheidung zumeist erst nach dem Vorfall möglich ist.
Bedeutsam ist die TIA als Vorbote eines „großen“ Schlaganfalls. Eine neuere Schätzung beruht auf den zwischen 1948 bis Ende 2017 gesammelten Daten von 14.059 Teilnehmern der Framingham Heart Study und ergab, dass annähernd 30 Prozent derjenigen, die erstmals eine TIA hatten, binnen neun Jahren auch einen Schlaganfall erlitten. Dieses Risiko war mehr als vier Mal so hoch, wie bei Studienteilnehmern ohne TIA.
Während dieser Befund früheren Schätzungen ähnelte, gab es einen überraschenden Trend für das Risiko eines Schlaganfalls binnen 90 Tagen nach einer TIA. Dieses Risiko nahm nämlich von 17 Prozent im Zeitraum bis 1985 kontinuierlich ab auf nur noch 6 Prozent in den Jahren 2000 – 2017. Die wahrscheinlichste Erklärung ist laut den Autoren der Studie, dass Risikopatienten mittlerweile besser erkannt und mit Medikamenten versorgt werden, die den Blutdruck und die Blutgerinnung senken.
Was ist da los? Wen hat es erwischt? Diese bange Frage haben sich wohl die meisten schon gestellt, wenn auf der Straße ein Rettungswagen mit heulender Sirene vorbeiraste oder das Dröhnen eines Rettungshubschraubers in der Luft hing. Häufig lautet die Antwort: Verdacht auf Schlaganfall. Alleine in Deutschland ereignet sich dieser Notfall jährlich annähernd 250.000-mal, durchschnittlich also etwa alle zwei Minuten. Etwa 70.000 Menschen sterben daran. Mit zunehmend älterer Bevölkerung wird weltweit gar jeder Vierte im Laufe seines Lebens vom Schlag getroffen werden, ergab die jüngste Schätzung der Global Burden of Disease-Studiengruppe.
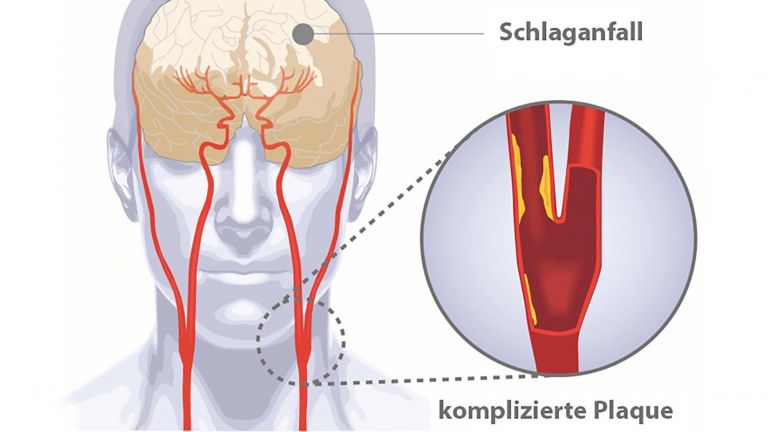
In 85 Prozent der Fälle – beim so genannten ischämischen Schlaganfall – ist die Ursache ein Blutpfropf oder ein Gerinnsel, das beispielsweise aus dem Herzen oder der Halsschlagader herbeigespült wird und ein Blutgefäß des Gehirns verstopft. Die andere – hämorrhagische – Form des Schlaganfalls ist die Folge eines geplatzten oder undichten Blutgefäßes im Schädel.
Die Unterscheidung zwischen ischämisch und hämorrhagisch ist wichtig für die Therapie, denn im ersten Fall muss die stockende Blutversorgung wiederhergestellt werden, während es im zweiten Fall quasi darum geht, ein Leck abzudichten. Aber beides muss schnell gehen, denn an den Blutgefäßen hängt die Versorgung der Nervenzellen mit Nährstoffen und Sauerstoff. Für beides haben Neurone keinen eigenen Speicher, daher führt der Infarkt hinter der verstopften oder lecken Stelle schon nach wenigen Minuten zum Tod der ersten Hirnzellen. Leider wird die Katastrophe allzu oft zu spät erkannt oder werden die Symptome nicht ernst genommen. „Zeit ist Hirn“, lautet deshalb ein Slogan der Neurologen. Soll heißen: Je länger der Infarkt sich entfalten kann, umso geringer sind die Aussichten, den Schaden zu begrenzen, und umso höher die Wahrscheinlichkeit, dass die Betroffenen nicht überleben ▸ Schlaganfall: Die Uhr tickt.
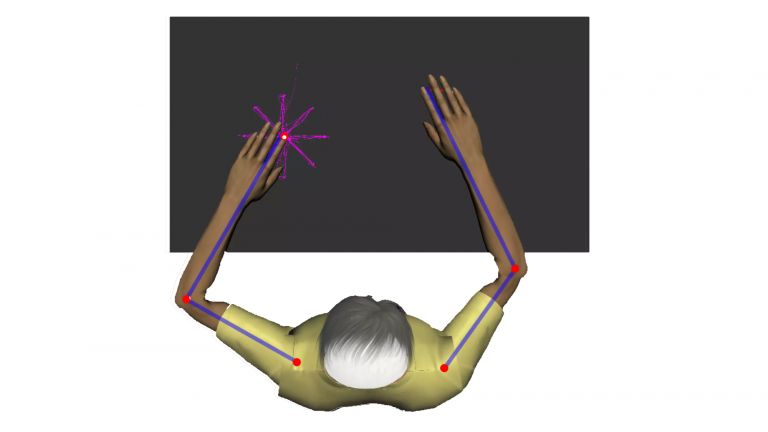
FAST – ein schneller Test für den Schlaganfall
Jeder sollte daher die Warnzeichen des Schlaganfalls kennen: Möglich sind extreme und plötzliche Kopfschmerzen, Störungen der Sprache, der Bewegung und des Bewusstseins, oder sogar eine halbseitige Lähmung. Dann gilt es, sofort die Nummer 112 anzurufen.
Als erstes prüfen die Rettungssanitäter und -ärzte den Verdacht anhand einer kleinen Checkliste, dem FAST-Test:
- F steht für das englische Face (Gesicht). Man bittet den Patienten zu lächeln, und wenn das Gesicht dabei unregelmäßig erscheint, deutet dies auf eine halbseitige Lähmung.
- A steht für die Arme, die im Test mit nach oben gewandten Handflächen auf Schulterhöhe gehoben werden sollen. Gelingt dies nicht, verstärkt sich der Verdacht auf einen Schlaganfall.
- S steht für Sprache, und ob hier eine Störung vorliegt, zeigt sich oft schon, wenn der Patient es nicht schafft, einen einfachen Satz nachzusprechen.
- T steht für das englische Time (Zeit) und soll klären, wie lange die Krankheitszeichen schon bestehen, denn dies kann für die spätere Therapie entscheidend sein.
Anhand der Funktionsstörungen können Spezialisten oft schon die betroffene Hirnregion erahnen – allerdings nicht, um welche Form des Schlaganfalls es sich handelt. Diese Diagnose erfordert eine Computertomographie oder eine Magnetresonanztomographie, die in jeder Klinik zur Verfügung steht, und in zunehmend mehr in auf Schlaganfälle spezialisierten Rettungsfahrzeugen.
Gelingt es, den Schaden klein zu halten, so besteht eine gute Chance, dass das Gehirn sich erholt und keine bleibenden Behinderungen zurückbleiben. Als lebensrettend erweist sich für viele mit ischämischem Schlaganfall die Thrombolyse – also die Gabe von Medikamenten, welche Blutgerinnsel auflösen können. Das Zeitfenster ist allerdings klein, die Behandlung sollte in den ersten 4,5 Stunden nach dem Hirnschlag geschehen, manchen Studien zufolge sind es maximal 9 Stunden.
Schlaganfall
Schlaganfall/Apoplexia cerebri/stroke
Bei einem Schlaganfall wird das Gehirn oder Teile davon nicht mehr ausreichend mit Blut versorgt, wodurch Sauerstoff- und Glukoseversorgung beeinträchtigt sind. Die häufigste Ursache ist ein Verschluss einer Arterie (ischämischer Schlaganfall), seltener eine Blutung (hämorrhagischer Schlaganfall). Typische Symptome sind plötzliche Sehstörungen, Schwindel, Lähmungen, Sprach- oder Sensibilitätsstörungen. Langfristige Folgen können verschiedene Gefühls-, Bewegungs- und kognitive Einschränkungen sein.
High-Tech-Angel für verstopfte Gefäße
Als Meilenstein in der Therapie gilt die Thrombektomie, deren Wirksamkeit erst 2015 eindeutig bewiesen wurde, und die mittlerweile in den zahlreichen spezialisierten Schlaganfallzentren („Stroke-Units“) in Deutschland, Österreich und der Schweiz auf breiter Basis eingeführt wurde. Die Methode kommt bei Patienten mit größeren Verstopfungen bestimmter Hirngefäße meist zusätzlich zur Thrombolyse zum Einsatz. Kontrolliert durch Röntgenaufnahmen oder mittels Magnetresonanztomographie wird dazu ein spezieller Katheter von der Leiste aus im Inneren der Gefäße durch das Herz bis zum Gefäßverschluss im Gehirn vorgeschoben. Dort entfaltet der Arzt aus dem Katheter heraus ein Drahtgeflecht, mit dem er das Gerinnsel einfangen und aus dem Körper entfernen kann.
In mehreren Studien wurde die alleinige Thrombolyse mit der zusätzlichen Thrombektomie verglichen. Dabei wurde festgestellt, dass der Anteil der wieder durchgängig gemachten Gefäße von 40 – 50 Prozent auf bis zu 90 Prozent verdoppelt werden konnte. Auch die Wahrscheinlichkeit, den Schlaganfall langfristig mit nur minimalen Behinderungen zu überstehen, war bei den thrombektomierten Patienten mehr als doppelt so hoch! Ein Grund für diese beeindruckenden Zahlen ist, dass das Zeitfenster, in dem die Thrombektomie den Patienten helfen kann, deutlich länger zu sein scheint – bis zu 24 Stunden sind es in einigen Studien gewesen.
Damit diese Fortschritte möglichst vielen Patienten zugutekommen, wurden binnen weniger Jahre zahlreiche zusätzliche Behandlungsplätze in den Stroke-Units geschaffen. Spezialisierte Rettungswagen – die mobilen Schlaganfalleinheiten – haben einen Computertomographen an Bord, und können somit unmittelbar eine Diagnose erstellen, die Behandlung beschleunigen, und letztlich die Zahl der bleibenden Behinderungen reduzieren. Dort, wo es noch Lücken im Versorgungsnetz gibt, hat sich ein Prinzip namens „drip and ship“ bewährt: Bereits im Rettungswagen erhält der Patient dabei eine Infusion mit dem Ziel, das Gerinnsel zu lösen. Wenn sich unterwegs herausstellt, dass eine Thrombektomie sinnvoll ist, wird der Patient mit dem Krankenwagen in eine Klinik gefahren, die für den Eingriff gerüstet ist.
Vorbeugung wirksamer als Therapie
Die Begeisterung über die neue Technik ist groß, und außerdem werden hierzulande allen vom Schlaganfall Betroffenen intensive Rehamaßnahmen angeboten, um die natürlichen Reparaturmechanismen des Gehirns zu unterstützen. Innerhalb von 15 Jahren habe man in Deutschland die Schlaganfallsterblichkeit halbiert, so Professor Matthias Endres von der Berliner Charité anlässlich des Deutschen Neurologenkongresses 2020. Für den Großteil der Weltbevölkerung allerdings ist solch eine Maximalversorgung ein unerschwinglicher Traum. Hier wie dort bleiben Aufklärung und Vorbeugung deshalb wohl auf lange Sicht die effektivsten Maßnahmen gegen den Schlaganfall. Denn 90 Prozent aller Schlaganfälle beruhen auf Risikofaktoren, die wir beeinflussen können.
Unter diesen Risikofaktoren ist erhöhter Blutdruck mit Abstand der wichtigste ▸ Steter Tropfen führt zum Schlaganfall. Man schätzt, dass er das Risiko auf das Zwei- bis Fünffache erhöht, und dass etwa 60 Prozent der durch Schlaganfälle verlorenen „guten Lebensjahre“ auf das Konto dieses einen Risikofaktors gehen. Diabetiker, Menschen mit erhöhten Blutfettwerten und Raucher sind ebenfalls stärker gefährdet.
Zwar gibt es keine 100-prozentige Garantie gegen den Hirninfarkt, und keinen Beleg für den Nutzen vermeintlich einfacher Lösungen wie Vitaminpillen oder Nahrungsergänzungsmittel. Dennoch kann jeder Einzelne sein Risiko senken, indem er eine Handvoll Ratschläge befolgt. Dazu gehört, sich viel zu bewegen, nicht zu rauchen, und sich gesund (etwa mit viel Obst, Gemüse und Ballaststoffen sowie wenig Salz) zu ernähren; für manche Risikogruppen auch, vorbeugende Medikamente einzunehmen.
Empfohlene Artikel
Blick in die Glaskugel
Bei allen Fortschritten sind weder die Ärzte noch die Forscher mit dem bisher Erreichten zufrieden. „Wir müssen weiter daran arbeiten, die Zahl der Schlaganfallopfer und der betroffenen Patientinnen und Patienten, die Behinderungen davontragen, zu reduzieren“, fordert Endres. Der Weg dahin führt über die Forschung, und insbesondere die anwendungsorientierte, „translationale“ Forschung. Dafür gibt es zahlreiche Ansatzpunkte, beispielsweise die Suche nach Genvarianten, die mit einem erhöhten oder einem niedrigen Risiko für einen Schlaganfall einhergehen. Die größte Untersuchung dieser Art hat unlängst Professor Martin Dichgans vom Deutschen Zentrum für Neurodegenerative Erkrankungen (DZNE) mit seinen Kollegen vorgelegt. In einer so genannten genomweiten Assoziationsstudie durchkämmten die Wissenschaftler das Erbgut von mehr als 520.000 Personen und fanden dabei insgesamt 32 Genorte, die mit dem Schlaganfallrisiko in Verbindung stehen. „Überraschend war, dass sich für die Hälfte der 22 neu gefundenen Genorte keine Überlappung zu bisher bekannten Risikofaktoren fand“, so Dichgans. Dies deutet auf neue, bislang unbekannte Ursachen hin, die einen Schlaganfall auslösen – und womöglich auf Zielpunkte neuer Therapien.
Fast 400.000 Publikationen zum Schlaganfall finden sich mittlerweile in PubMed, der größten Datenbank medizinischer Literatur; allein 30.000 waren es im vergangen Jahr. Erfolgsberichte finden sich dort zuhauf, etwa über Experimente mit Stammzellen oder der Gentherapie, mit der Förderung des Nervenzellwachstums (Neurogenese), der Plastizität des Nervensystems durch Antidepressiva oder per elektrischer/magnetischer Hirnstimulation. Doch was bei Mäusen oder Ratten zu funktionieren schien, ließ sich bisher nur in Ansätzen auf den Menschen übertragen.
Grundlagen verstehen
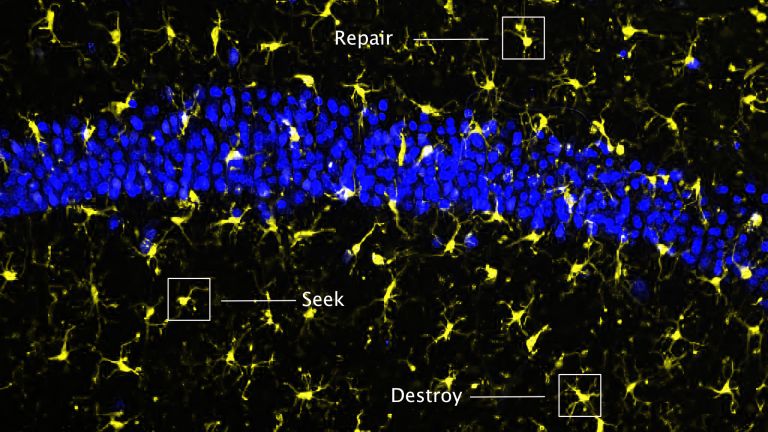
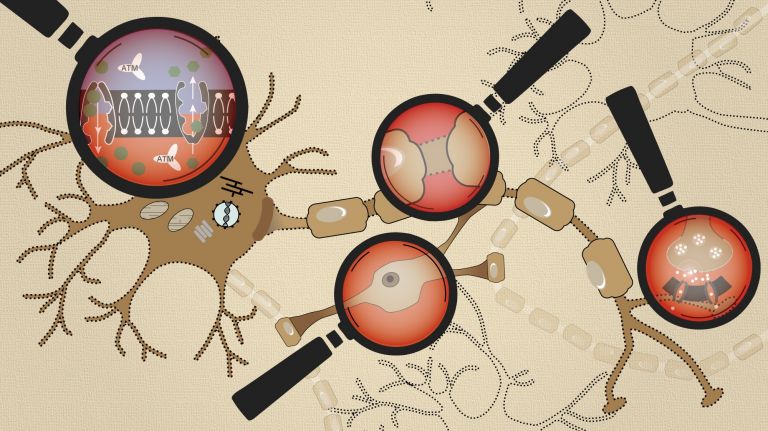
Offensichtlich ist unser Gehirn nicht nur größer, sondern auch komplexer organisiert – und die ▸ Regeneration dadurch ungleich schwieriger. Die wohl größte Herausforderung ist deshalb, das Geschehen im Detail zu durchschauen, das sich am Ort des Infarktes nach und nach entfaltet: Nervenzellen gehen zugrunde und setzen dabei zahlreiche Stoffe frei, die teils giftig auf die Umgebung wirken, teils zu ▸ Entzündungen führen, gleichzeitig aber auch unterschiedliche Reparaturtrupps und Immunzellen herbeirufen.
Diese Reparaturtrupps und die nachfolgende Entzündungsreaktion werden zunehmend genauer untersucht, wie die Rolle der ▸ Mikroglia, die das Immunsystem des Gehirns stellen. Wie interagieren sie genau mit den später einwandernden Immunzellen des Körpers, zum Beispiel den ▸ T-Zellen? Und wie wirkt sich ein Schlaganfall auf die ▸ Astroglia aus, die als Mittler zwischen Blutgefäß und Neuron für dessen Versorgung zuständig sind?
Ein plötzlicher Durchbruch ist nicht zu erwarten und auch kein Ruhm für die mühselige Kleinarbeit. Doch eines Tages werden sich all diese Mosaiksteine zu einem großen Bild fügen und die Arbeit der Forscher wird sich auszahlen. Nicht nur in Form neuer Veröffentlichungen, sondern durch gerettete Menschenleben.
Zum Weiterlesen
- Leitlinie Akuttherapie des ischämischen Hirninfarktes; URL: https://www.awmf.org/leitlinien/detail/ll/030-046.html [Stand 06.06.2021].
- Campbell BCV, Khatri P. Stroke. Lancet. 2020 Jul 11;396(10244):129-142. ( zum Abstract ). URL: https://pubmed.ncbi.nlm.nih.gov/32653056/
- Deuschl G, Beghi E, Fazekas F et al. The burden of neurological diseases in Europe: an analysis for the Global Burden of Disease Study 2017. Lancet Public Health 2020; 5: e551–67. ( zum Volltext ). [https://www.thelancet.com/journals/lanpub/article/PIIS2468-2667(20)30190-0/fulltext
- Tammy Y N Tong et al.: The associations of major foods and fibre with risks of ischaemic and haemorrhagic stroke: a prospective study of 418 329 participants in the EPIC cohort across nine European countries, European Heart Journal, 2020; 41; 2632–2640. ( zum Volltext ) [ https://doi.org/10.1093/eurheartj/ehaa007 ]
- Cao Z et al.: Associations of behaviors, biological phenotypes and cardiovascular health with risks of stroke and stroke subtypes: A prospective cohort study. EClinicalMedicine 2021 (online), ( zum Volltext ). [http://doi.dx.org10.1016/j.eclinm.2021.100791]
- Pandian JD et al. Prevention of stroke: a global perspective. Lancet. 2018 Oct 6;392(10154):1269-1278. ( zum Abstract ). [https://doi.org/10.1016/s0140-6736(18)31269-8].