Wie Schmerz ins Gehirn gelangt
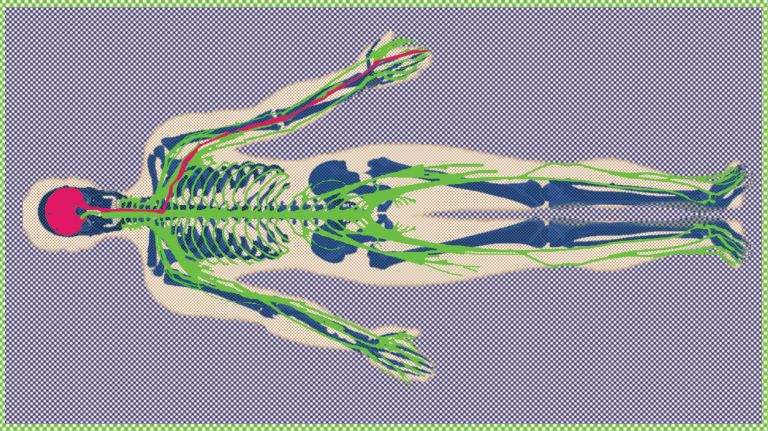
Spezialisierte Rezeptoren erkennen schmerzhafte Reize und leiten die Information weiter zum Rückenmark, wo sie verarbeitet und ins Gehirn gesendet werden. Erst dort wird aus dem Reiz ein bewusst wahrgenommener Schmerz.
Wissenschaftliche Betreuung: Prof. Dr. Markus Ploner
Veröffentlicht: 29.09.2016
Niveau: mittel
- Schmerzreize signalisieren dem Körper akute Gefahr. Sie werden von so genannten Nozizeptoren erkannt und ans Rückenmark weitergeleitet.
- Wissenschaftler unterscheiden drei Typen von Schmerzrezeptoren: Polymodale Nozizeptoren erkennen gleichermaßen mechanischen, thermischen und chemischen Schmerz, während andere nur auf eine Reizart spezialisiert sind. Stumme Nozizeptoren sind im gesunden Gewebe inaktiv.
- Wie schnell der Reiz ins Rückenmark gelangt hängt vom Fasertyp ab. Die teilweise myelinisierten Aδ-Fasern leiten schnell das primäre, als scharf empfundene Schmerzsignal ins Rückenmark und aktivieren zudem Reflexe. Die unmyelinisierten C-Fasern leiten langsamer und zeichnen für den dumpfen, bohrenden zweiten Schmerz verantwortlich.
- Das Rückenmark ist Ort komplexer Verschaltung: Hier werden verschiedene nozizeptive und sensomotorische Signale miteinander verrechnet und der Schmerz so moduliert. Veränderungen dieser Verschaltungen können eine Rolle bei der Entstehung von chronischem Schmerz spielen.
- Erst im Gehirn angelangt wird der Schmerz bewusst wahrgenommen, bewertet und für Lernprozesse verarbeitet.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Nozizeptor
Nozizeptor/-/nociceptors
Nozizeptoren sind die Schmerzrezeptoren im Körper. Sie reagieren auf spitze Reize, auf Hitze oder auf chemische Reize wie Säure.
Sie reagieren also auf eine drohende oder bereits eingetretene Verletzung von Gewebe. Beim menschlichen Körper gibt es in jedem Gewebe Nozizeptoren außer im Gehirn und der Leber.
Gliazellen, genauer gesagt Astroglia, galten lange Zeit lediglich als Füllmaterial in Gehirn und zentralem Nervensystem. Mittlerweile wird immer deutlicher, dass sie weit mehr sind als das. Vielmehr übernehmen sie wichtige Funktionen bei der Signalverarbeitung.
Nun gibt es Hinweise, dass Gliazellen auch am Entstehen von chronischem Schmerz beteiligt sein können. Ein lang anhaltendes und starkes Schmerzsignal führt in diesen Zellen – genau wie bei Neuronen – zum Einströmen von Calciumionen in den Zellkern. Von Nervenzellen weiß man, dass dadurch epigenetische Prozesse angeregt werden, die zur Plastizität des Nervensystems beitragen. Dieser Mechanismus ist sehr wahrscheinlich wichtig für die Chronifizierung von Schmerz.
Gliazellen
Gliazellen/-/glia cells
Gliazellen stellen neben den Neuronen die zweite Gruppe große Gruppe von Zellen im Gehirn. Sie wurden lange Zeit als die inaktiven Elemente des Gehirns, als „Nervenkitt“ bezeichnet. Heute weiss man, dass die verschiedenen Typen von Gliazellen (Astrozyten, Oligodendrozyten und Mikrogliazellen) klar definierte Aufgaben im Nervensystem erfüllen. So reagieren sie z. B. auf Krankheitserreger, spielen eine wichtige Rolle bei der Ernährung der Nervenzellen oder isolieren Nervenfasern. Ihr Anteil im Vergleich zu den Neuronen liegt bei etwas über 50 Prozent.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Plastizität
Plastizität/-/neuroplasticity
Der Begriff beschreibt die Fähigkeit von Synapsen, Nervenzellen und ganzen Hirnarealen, sich abhängig vom Grad ihrer Nutzung zu verändern. Mit synaptischer Plastizität ist die Eigenschaft von Synapsen gemeint, ihre Erregbarkeit auf die Intensität der Reize einzustellen, die sie erreichen. Daneben unterliegen auch Größe und Vernetzungsgrad unterschiedlicher Hirnbereiche einem Wandel, der von ihrer jeweiligen Aktivität abhängt. Dieses Phänomen bezeichnen Neurowissenschaftler als corticale Plastizität.
Dass Placebos, also Scheinmedikamente ohne Wirkstoff, Schmerzen lindern können, ist schon lange bekannt. Allein der Glaube an die Wirksamkeit eines vermeintlichen Schmerzmedikaments führt dazu, dass körpereigene Opiate ausgeschüttet werden, die die Pein lindern.
Wissenschaftler des Universitätsklinikums Hamburg-Eppendorf haben 2009 entdeckt, dass dieser Effekt bereits im Rückenmark ansetzt – also noch bevor die Schmerzinformation ins Gehirn gelangt und vom Patienten bewusst wahrgenommen wird. Mit Hilfe der funktionellen Magnetresonanztomografie hatten die Forscher bewiesen, dass die Aktivität der Nervenzellen unter Placebo-Einfluss bereits im Hinterhorn, also an der Eintrittspforte des Schmerzsignals ins Rückenmark, reduziert ist. Die Wirkung des Scheinmedikaments setzt demnach auf der Ebene des “Gate-Control” (siehe Haupttext) an. Nach der gleichnamigen Theorie, die bereits aus dem Jahr 1965 stammt, gibt es im Rückenmark eine Art Bewertungsinstanz, die den Input verschiedener Neuronen miteinander verrechnet und die weitere Signalübertragung auf dieser Grundlage steuert.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Funktionelle Magnetresonanztomographie
Funktionelle Magnetresonanztomographie/-/functional magnetic resonance imaging
Eine Modifikation der Magnetresonanztomographie oder –tomografie (MRT, englisch MRI) die die Messung des regionalen Körperstoffwechsels erlaubt. In der Hirnforschung wird besonders häufig der BOLD-Kontrast (blood oxygen level dependent) verwendet, der das unterschiedliche magnetische Verhalten sauerstoffreichen und sauerstoffarmen Bluts nutzt. Ein hoher Sauerstoffverbrauch kann mit erhöhter Aktivität korreliert werden. fMRT-Messungen haben eine gute räumliche Auflösung und erlauben so detaillierte Information über die Aktivität eines bestimmten Areals im Gehirn.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Wer nach einer Querschnittslähmung seine Beine nicht mehr bewegen und spüren kann, sollte in dieser Körperregion auch keinen Schmerz empfinden. Doch klagen gerade diese Patienten häufig über rätselhafte Pein. Man spricht von neuropathischen Schmerzen. Erstaunlicherweise empfinden die Betroffenen das Streicheln mit einer haarfeinen Faser als schmerzhaft, während ein Kratzen oder Pieken mit einem harten Gegenstand keinerlei Reaktionen auslöst.
„Das hat damit zu tun, dass ein Querschnitt oft nicht vollständig ist“, erklärt Norbert Weidner von der Universitätsklinik Heidelberg. Selbst bei Patienten, die keinerlei Empfindungen aus den betroffenen Körperregionen empfangen, zeigen genauere Untersuchungen des Rückenmarks meist, dass noch einige freie Verbindungen im Rückenmark bestehen. Ist die Querschnittslähmung unvollständig, bleiben mehr Nervenfasern erhalten und die geschädigten Fasern regenerieren sich auch besser. Das ist der Grund, dass geeignetes Training bei einigen Patienten dazu führt, dass sie irgendwann wieder gehen können.
Regeneration von Nervenfasern findet in einem gewissen Umfang auch statt, wenn sich die Situation für den Betroffenen nicht verbessert. Allerdings kann es zu fehlerhaften Verbindungen kommen. “Das ist ein wenig, als ob man einen dicken Kabelstrang durchschneidet und anschließend einige Kabel wahllos miteinander verknüpft”, erklärt Weidner. Betroffen sind vor allem Patienten, die ihre Gehfähigkeit nicht wieder erlangen und daher keinen normalen sensorischen Input mehr aus Füßen und Beinen bekommen.
Im Tierversuch hat Weidner mit seinen Kollegen erkannt, dass sich dieser fehlerhaften Regeneration durch gezielte Bewegung entgegenwirken lässt. In einer Anfang 2016 veröffentlichten Studie ließen die Forscher Mäuse sieben Tage nach einer Querschnittslähmung auf einem speziellen Laufband sporteln. Während der Hinterlauf der Tiere anfangs nach Berührung mit einer feinen Faser reflexartig zurückzuckte, blieb diese Schmerzreaktion nach erfolgtem Training aus. Derzeit untersucht Weidner mit seinem Team, ob sich Bewegung auch bei menschlichen Patienten dazu nutzen lässt, neuropathischen Schmerz zu vermeiden.
Querschnittslähmung
Querschnittslähmung/-/spinal paralysis
Hiermit bezeichnen Ärzte eine Kombination von Symptomen, die auftritt, wenn der Nervenstrang im Rückenmark durchtrennt wird. Auf welcher Höhe der Wirbelsäule die Verletzung geschieht, ist entscheidend für deren Konsequenzen: Gliedmaßen und Organe, deren Innervierung unterhalb der lädierten Stelle vom Rückenmark abzweigt, kann der Körper künftig nicht mehr selbst steuern. Mögliche Folgen reichen von einer teilweisen Lähmung der Gliedmaßen bis hin zum kompletten Kontrollverlust über Mastdarm und Blasé.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Autsch! Die Herdplatte war heiß! Blitzschnell weicht die Hand zurück – noch bevor das Signal “Finger verbrannt” im Gehirn ankommt. Denn die Informationen “heiß” und “Schmerz” zweigen, kaum im Rückenmark angekommen, über einen so genannten Reflexbogen in die Muskulatur der beteiligten Gliedmaßen ab. Daher zuckt die verbrannte Hand unwillkürlich zurück – bereits Sekundenbruchteile bevor der Schmerz bewusst wahrgenommen wird.
Dieser Schutzreflex zeigt: Schmerz ist eine lebenswichtige Empfindung. Er schützt den Körper vor schädlichen Einflüssen, seien es Schläge, Stöße und Schnitte, Hitze oder extreme Kälte oder auch chemische Reize. Und er hilft, die Information “gefährlich” im Gehirn zu verankern, um etwa in Zukunft nicht mehr auf die heiße Herdplatte zu greifen. Wie überlebenswichtig dieses körpereigene Warnsystem ist, zeigen Menschen, die aufgrund eines Gendefekts keinen Schmerz fühlen (Schmerzlich, aber unabdingbar). Sie erleiden oft schwere Verletzungen und haben eine verkürzte Lebenserwartung.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Rezeptoren für Gefahr
Dafür, dass der Körper schnell differenziert, ob es sich um einen schmerzhaften oder einen ungefährlichen sensomotorischen Reiz handelt, sind spezielle Rezeptoren verantwortlich. Sie werden Schmerzrezeptoren oder Nozizeptoren genannt. Dabei handelt es sich um Neuronen mit Ausläufern, freien Nervenendigungen, die sie in das jeweilige Gewebe, etwa die Haut, ausstrecken. Dort nehmen sie mechanische, thermische oder chemische Signale aus der Umgebung, einem so genannten rezeptiven Feld auf - vorausgesetzt, diese überschreiten einen gewissen Schwellenwert. Denn während gewöhnliche, nichtnozizeptive Thermorezeptoren der Haut bereits bei Temperaturen zwischen 37°C und 43°C reagieren, etwa wenn die Herdplatte sich langsam erwärmt, aber noch nicht heiß ist, springen temperatursensitive Nozizeptoren erst bei Temperaturen ab 43°C, manche sogar erst ab 52°C an.
Grundsätzlich sind fast alle Körpergewebe mit Schmerzrezeptoren ausgestattet. Ausnahmen bilden lediglich das Hirngewebe sowie das Leberparenchym. Besonders dicht ist die Haut mit Nozizeptoren bestückt. Mit bis zu 200 Schmerzpunkten pro Quadratzentimeter treten sie hier weit häufiger auf als rein sensitive Druck- oder Wärmepunkte. In der Wand von Hohlorganen reagiert eine große Anzahl von mechanischen Nozizeptoren auf Dehnungsschmerz der glatten Muskulatur, so etwa bei einer Gallenkolik. Schmerzrezeptoren in Muskeln, Sehnen oder Gelenken sind sensibel für Zerren, Verdrehen und Schläge.
Nozizeptoren lassen sich in drei Typen unterteilen. Die häufigsten Vertreter werden als polymodal bezeichnet: Sie reagieren gleichermaßen auf schädliche mechanische, thermische und chemische Reize. Dazu kommen Nozizeptoren, die lediglich auf einen Reiztyp anspringen, sowie stumme oder schlafende Nozizeptoren, die sich im gesunden Gewebe gar nicht erregen lassen. Sie werden im Zusammenhang mit Entzündungen sensibilisiert und spielen zudem eine Rolle bei der Chronifizierung von Schmerz.
Zusätzlich zum Rezeptortyp unterscheidet man “schnelle” Aδ-Fasern von den “langsameren” C-Fasern. Aδ-Fasern (gesprochen „A delta“) sind teilweise von Myelinscheiden ummantelt und vermitteln rasch eine initiale, scharfe Schmerzempfindung, den sogenannten “ersten Schmerz”. C-Fasern dagegen besitzen keinerlei Isolation. Sie leiten daher langsamer und sind für den “zweiten Schmerz” zuständig, der länger anhält und sich brennend oder dumpf anfühlt.
Rezeptor
Rezeptor/-/receptor
Signalempfänger in der Zellmembran. Chemisch gesehen ein Protein, das dafür verantwortlich ist, dass eine Zelle ein externes Signal mit einer bestimmten Reaktion beantwortet. Das externe Signal kann beispielsweise ein chemischer Botenstoff (Transmitter) sein, den eine aktivierte Nervenzelle in den synaptischen Spalt entlässt. Ein Rezeptor in der Membran der nachgeschalteten Zelle erkennt das Signal und sorgt dafür, dass diese Zelle ebenfalls aktiviert wird. Rezeptoren sind sowohl spezifisch für die Signalsubstanzen, auf die sie reagieren, als auch in Bezug auf die Antwortprozesse, die sie auslösen.
Nozizeptor
Nozizeptor/-/nociceptors
Nozizeptoren sind die Schmerzrezeptoren im Körper. Sie reagieren auf spitze Reize, auf Hitze oder auf chemische Reize wie Säure.
Sie reagieren also auf eine drohende oder bereits eingetretene Verletzung von Gewebe. Beim menschlichen Körper gibt es in jedem Gewebe Nozizeptoren außer im Gehirn und der Leber.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Empfohlene Artikel
Vom Schmerzsignal zum bewusst wahrgenommenen Schmerz
Je nach Schmerzreiz werden in den Nervenendigungen der Nozizeptoren eine Reihe unterschiedlicher Ionenkanäle aktiviert, die sehr spezifisch auf Schmerzreize reagieren - etwa nur auf Stöße, oder sie springen lediglich in Anwesenheit bestimmter Chemikalien und Botenstoffe beziehungsweise in einem begrenzten Temperaturspektrum an. In der Folge strömen Ionen - Calcium-, Natrium- oder Kaliumionen - in die Nervenzelle ein bzw. aus. Es kommt zur Depolarisation und zum Entstehen von Aktionspotenzialen: Das Signal “Gefahr” rast in Richtung Rückenmark und von dort zum Gehirn. Gleichzeitig sensibilisieren erregte Nozizeptoren das umliegende Gewebe. Es wird stärker durchblutet und ist schmerzempfindlicher. Außerdem werden Immunzellen angelockt, die auf Fremdstoffe reagieren und Botenstoffe wie Histamin ausschütten. Daher empfindet die betroffene Region nach einer Prellung auch leichten Druck als schmerzhaft und deshalb gesellt sich zum initialen Pieks nach einem Wespenstich ein Jucken und Brennen.
Schmerzsignale jedweder Art treten über das Hinterhorn in das Rückenmark ein. Hier erfolgt – zumindest beim ersten, von Aδ-Fasern vermittelten Schmerz – eine Rückkopplung mit dem geschädigten Körperteil. Die Information “Gefahr!” gelangt über ein zwischengeschaltetes Interneuron zu motorischen Nervenzellen, die das Rückenmark über das Vorderhorn verlassen und die verbrannte Hand von der heißen Herdplatte zurückschnellen lassen.
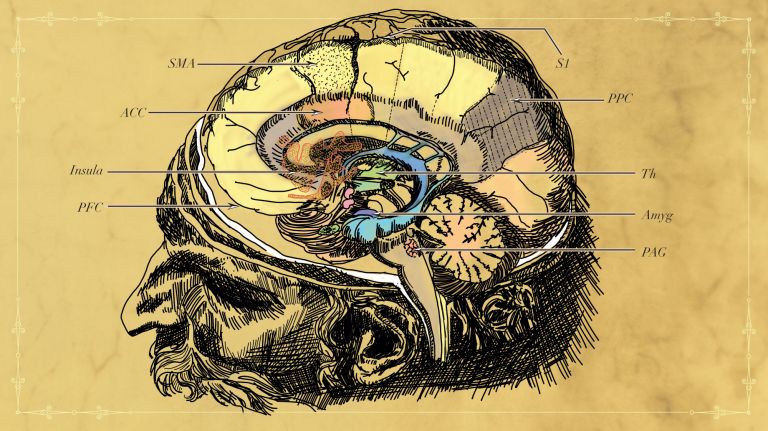
Gleichzeitig wandert die Schmerzinformation - sowohl aus Aδ-Fasern als auch aus C-Fasern über die aufsteigende Schmerzbahn des Rückenmarks zum Gehirn. So gelangt das Signal über den Vorderseitenstrang zum Thalamus und von dort weiter zur Großhirnrinde. Erst hier entsteht aus der Nozizeption ein bewusst wahrgenommener Schmerz. Dieser wird im limbischen System emotional bewertet, weshalb er in der Regel das Prädikat “unangenehm” bekommt. Das bewusste Verarbeiten und Bewerten der Schmerzempfindung ist Teil eines wichtigen Lernprozesses: Wer sich einmal die Hand an der heißen Herdplatte verbrannt hat, wird in Zukunft achtsamer sein und das angeschaltete Kochfeld meiden. Gleichzeitig lernt man aber auch, Schmerzen bezüglich ihrer Dauer und Bedrohlichkeit einzuschätzen. So gelingt es manchen, das quälende Gefühl bei einer Zahnbehandlung als erträglich einzuordnen und stillzuhalten, weil ein Ende der Pein absehbar ist.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Depolarisation
Depolarisation/-/depolarisation
Die Abnahme des Membranpotenzials (Richtung 0 mV) aus dem Ruhepotenzial, welches zwischen dem Inneren der Zelle und dem Außenraum gemessen wird und eine Differenz von –70 mV aufweist.
Aktionspotenzial
Aktionspotenzial/-/action potential
In erregbaren Zellen (z. B. Neuronen oder Muskelzellen) findet man sehr schnelle Änderungen des elektrischen Potenzials über der Zellmembran. Dieses Ereignis ist die Grundlage für die Informationsleitung entlang des Axons der Nervenzelle. Das Aktionspotenzial setzt sich entlang der Zellmembran fort und entsteht nach dem Alles-oder-Nichts-Prinzip nur dann, wenn die Zelle ausreichend stark erregt wurde.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Thalamus dorsalis
Thalamus dorsalis/Thalamus dorsalis/thalamus
Der Thalamus ist die größte Struktur des Zwischenhirns und ist oberhalb des Hypothalamus gelegen. Der Thalamus gilt als „Tor zum Bewusstsein“, da seine Kerne Durchgangstation für sämtliche Information an den Cortex (Großhirnrinde) sind. Gleichzeitig erhalten sie auch viele kortikale Eingänge. Die Kerne des Thalamus werden zu Gruppen zusammengefasst.
Emotionen
Emotionen/-/emotions
Unter „Emotionen“ verstehen Neurowissenschaftler psychische Prozesse, die durch äußere Reize ausgelöst werden und eine Handlungsbereitschaft zur Folge haben. Emotionen entstehen im limbischen System, einem stammesgeschichtlich alten Teil des Gehirns. Der Psychologe Paul Ekman hat sechs kulturübergreifende Basisemotionen definiert, die sich in charakteristischen Gesichtsausdrücken widerspiegeln: Freude, Ärger, Angst, Überraschung, Trauer und Ekel.
Rückenmark – Ort komplexer Verarbeitung
Das Rückenmark ist jedoch weit mehr als eine Datenautobahn, die eine Schmerzinformation ans Denkorgan liefert. Vielmehr ist es ein Ort komplexer Verarbeitung und spielt dadurch eine entscheidende Rolle bei der Regulation der Schmerzempfindung. So sind Nervenfasern, die über das Hinterhorn ins Rückenmark eintreten über hemmende und erregende Interneurone miteinander verknüpft. Bereits in den 1960er Jahren stellten der kanadische Physiologe Ronald Melzack und der britische Neurowissenschaftler Patrick Wall die so genannte “Gate-Control”-Theorie auf. Demnach erhält ein aufsteigendes Neuron sowohl Informationen von Berührungssensoren als auch von Nozizeptoren, die sich gegenseitig über ein zwischengeschaltetes Interneuron hemmen können. Daher mag es den Schmerz lindern, wenn man die verbrannte Hand unter kaltes Wasser hält, sich das angestoßene Schienbein reibt oder am böse juckenden Bienenstich kratzt.
Die Vorgänge im Rückenmark können auch an der Entstehung von chronischem Schmerz beteiligt sein. Denn starker oder andauernder Schmerz hinterlässt bleibende Spuren. Hauptverursacher sind Calcium-Ionen, die infolge der synaptischen Erregung in Nervenzellen eindringen können. Ist die Stimulation stark oder lang anhaltend, erreicht der Calciumeinstrom auch den Zellkern. Das wiederum zieht eine Reihe, von epigenetischen Veränderungen nach sich, also Veränderungen, die auf einer der DNA übergeordneten Ebene dafür sorgen, dass andere Gene aktiv werden oder in anderem Maße zum Tragen kommen als bisher.
“Wir kennen solche Prozesse schon länger von der Bildung des Langzeitgedächtnisses”, erklärt Hilmar Bading, der an der Universität Heidelberg die molekularen Mechanismen erforscht, die zur Plastizität des Gehirns und neuroadaptiven Prozessen beitragen. Nun zeigt sich, dass das Calcium-Signal auch die Nervenzellen des Rückenmarks derart verändern kann, dass Schmerz chronisch wird. Der Vorgang lässt sich vermutlich mit dem Gedächtnis vergleichen. “Wenn Sie eine Telefonnummer nachschlagen, um diese zu wählen, greift nur das Kurzzeitgedächtnis”, erläutert Bading. “Wählen Sie diese Telefonnummer jedoch immer wieder, wird die Information im Langzeitgedächtnis gespeichert.” Das heißt, der tollpatschige Griff auf die Herdplatte wird kaum epigenetische Spuren im Rückenmark hinterlassen – wohl aber anhaltende starke Schmerzen, die etwa von einem Bandscheibenvorfall herrühren. Daher ist es wichtig, solchen Schmerzen mit geeigneten Medikamenten entgegenzuwirken, um so die Gefahr der Chronifizierung zu bannen.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Interneurone
Interneuron/-/interneuron
Ein kleines multipolares Neuron, das zwischen zwei andere Neurone geschaltet ist und Impulse von einer Nervenzelle zur anderen leitet. Im Zentralen Nervensystem sind Interneurone meist hemmend und nutzen die Botenstoffe GABA und Glycin.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Gen
Gen/-/gene
Informationseinheit auf der DNA. Den Kernbestandteil eines Gens übersetzen darauf spezialisierte Enzyme in so genannte Ribonukleinsäure (RNA). Während manche Ribonukleinsäuren selbst wichtige Funktionen in der Zelle ausführen, geben andere die Reihenfolge vor, in der die Zelle einzelne Aminosäuren zu einem bestimmten Protein zusammenbauen soll. Das Gen liefert also den Code für dieses Protein. Zusätzlich gehören zu einem Gen noch regulatorische Elemente auf der DNA, die sicherstellen, dass das Gen genau dann abgelesen wird, wenn die Zelle oder der Organismus dessen Produkt auch wirklich benötigen.
Plastizität
Plastizität/-/neuroplasticity
Der Begriff beschreibt die Fähigkeit von Synapsen, Nervenzellen und ganzen Hirnarealen, sich abhängig vom Grad ihrer Nutzung zu verändern. Mit synaptischer Plastizität ist die Eigenschaft von Synapsen gemeint, ihre Erregbarkeit auf die Intensität der Reize einzustellen, die sie erreichen. Daneben unterliegen auch Größe und Vernetzungsgrad unterschiedlicher Hirnbereiche einem Wandel, der von ihrer jeweiligen Aktivität abhängt. Dieses Phänomen bezeichnen Neurowissenschaftler als corticale Plastizität.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Gedächtnis
Gedächtnis/-/memory
Gedächtnis ist ein Oberbegriff für alle Arten von Informationsspeicherung im Organismus. Dazu gehören neben dem reinen Behalten auch die Aufnahme der Information, deren Ordnung und der Abruf.
Langzeitgedächtnis
Langzeitgedächtnis/-/long-term memory
Ein relativ stabiles Gedächtnis über Ereignisse, die in der etwas entfernteren Vergangenheit passiert sind. Im Langzeitgedächtnis werden Inhalte zeitlich nahezu unbegrenzt gespeichert. Unterschiedliche Gedächtnisinhalte liegen in unterschiedlichen Gehirn-Arealen. Die zelluläre Grundlage für diese Lernprozesse beruht auf einer verbesserten Kommunikation zwischen zwei Zellen und wird Langzeitpotentierung genannt.
zum Weiterlesen:
- Handwerker HO und Schaible H-G: Nozizeption und Schmerz, in: Neuro– und Sinnesphysiologie, hg. von Robert F. Schmidt und Hans-Georg Schaible, pp 229 – 242, Springer Medizin Verlag Heidelberg, 2006.