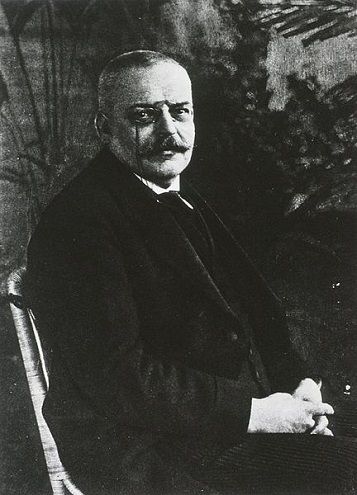Alzheimer – eine Krankheit macht Geschichte
In über 100 Jahren hat sich die Alzheimer-Krankheit von einem Randphänomen zu einem weltweiten Gesellschaftsproblem entwickelt. Mittlerweile sind viele mögliche Ursachen bekannt. Doch steht eine Heilung immer noch aus.
Wissenschaftliche Betreuung: Prof. Dr. Anja Schneider
Veröffentlicht: 20.10.2025
Niveau: leicht
- Alois Alzheimer beschrieb die Krankheit 1907 aufgrund des Falls der Patientin Auguste Deter in Frankfurt am Main, 1910 wurde sie das erste Mal unter dem Namen Alzheimer‘sche Krankheit erwähnt.
- Die Alzheimer-Krankheit ist eine neurodegenerative Erkrankung und eine Form von Demenz. Neben Alzheimer gibt es noch andere Demenzen, wie die Frontotemporale Demenz oder vaskuläre Demenzen.
- Alzheimer ist die am weitesten verbreitete Demenzform im Alter über 60 Jahren: Sie macht etwa 60 Prozent aller Demenzen aus.
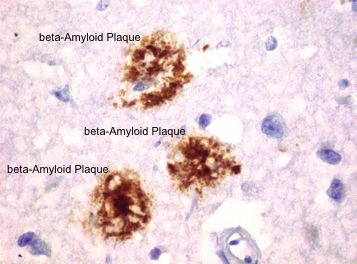
- Alzheimer ist definiert durch das Vorhandensein von Ablagerungen im Gehirn: so genannten Beta-Amyloid-Plaques zwischen den Zellen sowie fadenförmigen Tau-Fibrillen in den Nervenzellen.
- Alzheimer ist eine multifaktorielle Krankheit, es gibt also zahlreiche Ursachen bzw. Risikofaktoren, u.a. genetische und epigenetischen Einflüsse, Lebensstil oder bestimmte Vorerkrankungen.
- Der wichtigste nachgewiesene Risikofaktor ist hohes Alter.
- Bis vor kurzem gab es keine ursächliche Behandlung, lediglich die Symptome konnten medikamentös gemildert werden. Die neuesten Medikamente wirken zwar gegen die amyloiden Plaques und verlangsamen den Verlauf, heilen können sie die Krankheit aber aktuell noch nicht.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Frontotemporale Demenz
Frontotemporale Demenz/-/Pick's disease
Die Frontotemporale Demenz gehört zu den neurodegenerativen Erkrankungen. Im Gegensatz zur Alzheimer-Demenz setzt die Pick-Krankheit meist vor dem 60. Lebensjahr ein und äußert sich zunächst durch Veränderungen der Persönlichkeit und des Sozialverhaltens. Es existieren auch Varianten, die mit Störungen der Sprache beginnen. In fortgeschrittenem Stadium werden auch Gedächtnisleistungen beeinträchtigt. Physiologische Ursache ist eine Degeneration von Nervenzellen im Stirn– und Schläfenlappen des Gehirns. Ähnlich wie bei Alzheimer scheint die Aggregation bestimmter Eiweiße bei der Pathogenese eine Rolle zu spielen. Was hierbei genau geschieht und welche weiteren Faktoren zur Entstehung der Pick-Krankheit beitragen, haben Mediziner aber bisher noch nicht verstanden. Die klassische Pick-Krankheit stellt heute nur eine Unterform der FTD dar, bei der charakteristische Pick-Körperchen im Gehirn nachweisbar sind.
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
- Die weltweiten Kosten von Alzheimer und anderen Demenzen wurden für das Jahr 2019 auf ca. 1300 Milliarden Dollar geschätzt.
- Rund drei Viertel der Kosten entfallen auf Länder mit hohem Einkommen, vorwiegend Nordamerika und Westeuropa.
- In manchen einkommensstarken Ländern sind zwischen einem Drittel und der Hälfte der von Demenz Betroffenen in kostenintensiven Wohn- und Pflegeheimen untergebracht. Dort liegen die jährlichen Kosten bei 45.500 US-Dollar pro Patient.
- In einkommensschwachen Ländern wohnt nur ein kleiner Teil der Menschen mit Demenz in Pflegeheimen. Dort leisten meist Angehörige und andere Betreuungspersonen eine unbezahlte, informelle Pflege. Die Durchschnittskosten betragen auch deshalb jährlich „nur“ 2575 US-Dollar.
- Die Kosten der informellen und der formellen Pflege machen mit jeweils etwa 42 Prozent den Löwenanteil der alzheimerbedingten Kosten aus, während die direkten Kosten für medizinische Therapien sehr viel niedriger liegen.
- Länder mit niedrigen Einkommen verursachten zuletzt nur etwa 0,25 Prozent der weltweiten Kosten; dabei entfallen 2,5 Prozent der weltweiten Fälle auf diese Länder. Länder mit mittlerem Einkommen verursachten dagegen etwa 25 Prozent der weltweiten Kosten (bei 60 Prozent der Fälle), Auf Länder mit hohem Einkommen schließlich entfielen 74 Prozent der Kosten und 39 Prozent aller Kranken). Allerdings: Die ärmeren Länder holen auf und es werden vor allem aus Afrika stark wachsende Zahlen gemeldet.
- Es wird geschätzt, dass die Kosten weltweit jährlich um etwa 5 Prozent steigen und im Jahr 2050 annähernd 1,6 Billionen Dollar betragen werden.
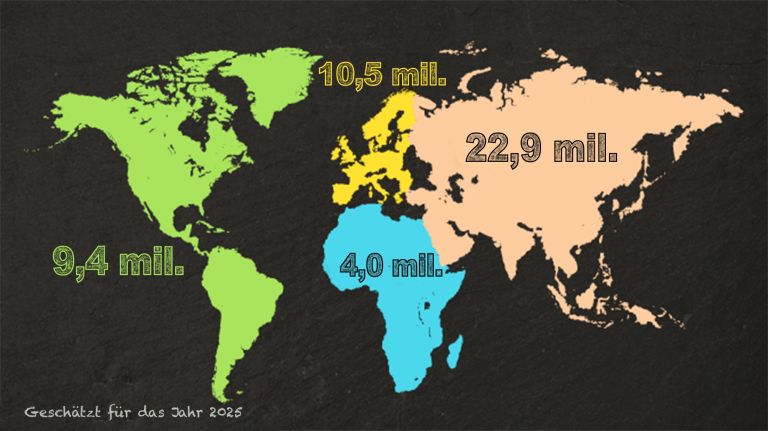
- 2010 litten laut Statistiken 35,6 Millionen Menschen an einer Demenz. Laut Schätzungen hatten davon 24 Millionen noch keine Diagnose.
- 2019 waren es 57 Millionen.
- Laut der Global Burden of Disease Study 2019 muss bis zum Jahr 2050 mit einem Anstieg auf 152,8 Millionen Patienten gerechnet werden. Dies erklärt sich überwiegend durch die wachsende Zahl von Menschen und deren durchschnittlich höheres Alter. Dagegen wird der Anteil der Erkrankten in den verschiedenen Altersklassen relativ unverändert bleiben.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Die Geschichte der Alzheimer-Krankheit beginnt 1901 mit der Einlieferung von Auguste Deter in die „Anstalt für Irre und Epileptische“ in Frankfurt am Main. Die Patientin leidet unter Vergesslichkeit und Wahnvorstellungen. Das Gesprächsprotokoll, das der zuständige Psychiater daraufhin anfertigt, schreibt Wissenschaftsgeschichte.
Es markiert den Forschungsbeginn einer Krankheit, die unter dem Namen des Psychiaters in die Medizin einging: Alois Alzheimer ▸ Alois Alzheimer – Nervenarzt mit Mikroskop. „Präseniles Irresein“ lautete die vorläufige Diagnose.
Verschiedene Demenzen und ihre Ursachen
Der Begriff Demenz beschreibt ein Syndrom, ein Zusammentreffen mehrerer Krankheitszeichen (Symptome). Dazu gehören kognitive Defizite, Defizite in der Wortfindung, später bei der Orientierung und alltagsrelevanten Fähigkeiten. Die Ursachen dieser Symptome liegen zu Lebzeiten von Auguste Deter im Dunkeln, nur ihre Auswirkungen können festgehalten werden. Bei der später nach Alzheimer benannten Demenz sind es zunächst Störungen des Kurzzeitgedächtnisses. Im Laufe der Zeit verschwinden auch langfristige Inhalte, sodass Betroffene immer mehr Fähigkeiten und Fertigkeiten verlieren, bis sie dem Alltag nicht mehr gewachsen sind.
Heute weiß man, dass es mehrere Typen von Demenzerkrankungen gibt und dass vielfältige Ursachen in Frage kommen. Die Alzheimer-Demenz gehört neben der Frontotemporalen Demenz, der Lewy-Körperchen-Demenz und der Parkinson-Demenz zu den neurodegenerativen Erkrankungen, bei denen Nervenzellen zugrunde gehen. Häufig sind aber auch vaskuläre (gefäßbedingte) Demenzen. Darüber hinaus gibt es sekundäre Demenzformen, die zum Beispiel Folge einer Multiplen Sklerose oder einer Stoffwechselstörung sein können.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Lewy-Körperchen-Demenz
Lewy-Körperchen-Demenz/-/dementia with lewy bodies
Eine neurodegenerative Erkrankung, die der Alzheimer-Krankheit, aber auch der Parkinson-Krankheit in ihren Symptomen ähnelt. Die namensgebenden Lewy-Körperchen entstehen dadurch, dass sich in den Nervenzellen von Großhirnrinde und Hirnstamm Eiweißreste einlagern, wodurch die entsprechenden Neurone in ihrer Funktion beeinträchtigt werden. Zusätzlich zu einer Einschränkung kognitiver Fähigkeiten treten bei der Lewy-Körperchen-Demenz oft auch Halluzinationen oder Depressionen auf sowie Veränderungen der Beweglichkeit wie bei der Parkinson Erkrankung.
1903 – 1910: Organische Ursachen?
Als Alzheimer 1903 nach München wechselt, gibt es noch keine Klassifizierung psychischer Störungen. Auch ist die organische Ursächlichkeit geistiger Krankheiten noch längst nicht allgemein akzeptiert. Von 1903 bis 1906 bleibt Auguste Deter in der Frankfurter Anstalt, doch Alzheimer verfolgt aus der Ferne ihren Zustand, der sich zunehmend verschlechtert. 1906 stirbt sie, „völlig verblödet“, wie Alzheimer notiert.
Als er Deters Gehirn im Mikroskop untersucht, findet er zugrunde gegangene Nervenzellen mit Bündeln faseriger Strukturen – den Neurofibrillen – sowie Ablagerungen außerhalb der Zellen, so genannte senile Plaques. Für Alzheimer bestätigt das seine Theorie, wonach Geisteskrankheiten organische Ursachen haben müssen. 1907 veröffentlicht er eine Abhandlung „über eine eigenartige Erkrankung der Hirnrinde“, doch erst später setzt sich die Meinung durch, bei Deter habe es sich um eine neue Art von Krankheit gehandelt. 1910 führt das Lehrbuch der Psychiatrie diese Form zum ersten Mal unter dem Namen „Alzheimersche Krankheit“.
Neurofibrillen
Neurofibrillen/-/neurofilament
Als Neurofibrillen bezeichnet man in Nervenzellen feine faserige Strukturen, die überwiegend aus Neurofilamenten (einer Form der Intermediärfilamente) sowie weiteren Komponenten des Zytoskeletts bestehen. Sie verlaufen in Bündeln durch den Zellkörper und die Fortsätze von Neuronen und tragen wesentlich zur Stabilisierung und Formgebung der Nervenzelle bei. Bereits im frühen Embryo treten sie als charakteristische Merkmale von Neuronen auf.
Bei der Alzheimer-Erkrankung kommt es zu tiefgreifenden Veränderungen zytoskelettaler Strukturen: Das Protein Tau, das normalerweise Mikrotubuli stabilisiert, wird übermäßig phosphoryliert, löst sich von den Mikrotubuli und lagert sich zu den typischen Neurofibrillären Tangles (fibrillären Bündeln) zusammen. Diese sind ein zentrales pathologisches Kennzeichen der Erkrankung.
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Die 1970er und 1980er: Erste Initiativen, erster Streit
Bis Anfang der 1970er-Jahre bleiben die Mechanismen ungeklärt, doch wird deutlich, dass die Alzheimer-Krankheit altersabhängig zunimmt. Sie ist keineswegs eine seltene Erkrankung jüngerer Patienten, wie noch Alois Alzheimer selbst geglaubt hatte. Befürchtungen kommen auf, dass der demografische Wandel – immer mehr ältere, immer weniger junge Menschen – zu einer Explosion der Patientenzahlen führen könnte. Sie bringen die USA schon 1974 dazu, das Nationale Institut für Alterung (NIA) zu gründen.1976 identifiziert Robert Katzman († 2008), Pionier der Alzheimer-Forschung, die Alzheimer-Krankheit als die mit 60 Prozent der Demenzen am weitesten verbreitete Demenzerkrankung überhaupt. 1980 wird in den USA die erste Alzheimer-Gesellschaft der Welt, die Alzheimer´s Association, gegründet. Vier Jahre später beginnt die Förderung eines Netzwerks aus Alzheimer-Zentren.
1984 veröffentlichen George Glenner († 1995) und Caine Wong von der University of California in San Diego Ergebnisse, wonach ein Peptid namens Beta-Amyloid Hauptbestandteil der Plaques ist – der erste Hauptverdächtige für die Auslösung des Nervenzell-Schadens. Drei Jahre später zeigen Konrad Beyreuther, Benno Müller-Hill († 2018) und ihre Mitarbeiter an der Universität Köln, dass das Beta-Amyloid-Peptid durch Spaltung aus einem großen Vorläufer-Protein entsteht, dem Amyloid-Precursor-Protein (APP).
Die Rolle, die APP im gesunden Körper spielt, ist bis heute nicht vollständig geklärt. Eine der am besten belegten Funktionen ist die Beteiligung an der Entstehung, Erhaltung und Reparatur von Synapsen, den Kontaktstellen zwischen Nervenzellen. Außerdem scheint es Neuronen vor schädlichen Einflüssen zu schützen.
Wird APP auf eine bestimmte Weise enzymatisch gespalten, kann es zur Freisetzung des Beta-Amyloid-Peptids kommen. Dieses kann sich zu Plaques verklumpen. Man nimmt an, dass ein Zwischenprodukt bei der Bildung der Plaques, die so genannten Oligomere, benachbarte Nervenzellen und vor allem Synapsen schädigen. Die „Beta-Amyloid-Hypothese“ findet über die Jahre immer mehr Anhänger. „Baptisten“ werden sie in der Forscherszene genannt.
1986 publizieren Inge Grundke-Iqbal († 2012) und Kollegen vom staatlichen New Yorker Institut für Grundlagenforschung zu Entwicklungsstörungen (OPWDD) eine sehr interessante Arbeit. Nach ihren Erkenntnissen ist ein mit bestimmten Zellskelett-Proteinen, den Mikrotubuli, verbundenes Protein namens „Tau“ Bestandteil der Neurofibrillen, der fädigen Strukturen innerhalb der Zellen. Mit Tau erscheint der zweite Hauptverdächtige. Die „Tau-Hypothese“ wird von den „Tauisten“ befürwortet. Laut Eckhard und Eva-Maria Mandelkow vom Deutschen Zentrum für Neurodegenerative Erkrankungen in Bonn spielt Tau im gesunden Körper eine wichtige Rolle: „Es stabilisiert die Mikrotubuli, die in Nervenzellen besonders wichtig für Transportvorgänge sind. Bei der Alzheimer-Krankheit fällt Tau von den Mikrotubuli ab, verklumpt zu Neurofibrillen, und die Mikrotubuli werden instabil.“
Beta-Amyloid
Beta-Amyloid/-/beta amyloid
Ein Peptid, das aus 36 bis 42 Aminosäuren besteht und als Hauptbestandteil seniler Plaques für die Entstehung von Alzheimer verantwortlich gemacht wird. Ausgangsprodukt ist das Amyloid-Vorläuferprotein (APP). Bestimmte Enzyme in der Zellmembran zerschneiden das Vorläuferprotein in Peptide verschiedener Größe. In senilen Plaques findet man Amyloide aus 40 und aus 42 Aminosäuren, wobei zumindest in der Petrischale das 42 Aminosäuren lange Produkt besonders schnell Aggregate bildet. Die normale Funktion von Beta-Amyloid ist noch nicht abschließend geklärt.
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Mikrotubuli
Mikrotubuli/-/microtubules
Mikrotubuli gehören zu den Hauptbestandteilen des Zytoskeletts, das der Zelle Stabilität und Halt verleiht. Sie bestehen aus vielen Kopien der Proteine Alpha– und Beta-Tubulin, welche sich paarweise zu Röhren mit einem Durchmesser von 20 bis 30 Nanometern zusammenlagern. Neben ihrer Stützfunktion spielen Mikrotubuli eine wichtige Rolle beim Transport von Botenstoffen durch die Zelle. An ihnen hangeln sich beispielsweise in den Neuronen mit Neurotransmitter gefüllte Bläschen zu den Synapsen. In den Nervenzellen des Gehirns von Alzheimer-Patienten kann ein Protein namens Tau die Mikrotubuli nicht mehr richtig stabilisieren. In der Folge zersetzen sie sich, was entscheidend zur Entwicklung der Demenzerkrankung beiträgt.
Weitere Ursachen kommen ins Spiel
Das gemeinsame Auftreten von Plaques und Neurofibrillen ist charakteristisch für die Alzheimer-Krankheit. Der Streit darum, welches von beiden Ereignissen die Ursache ist, prägt die Forschung über Jahre. Gängige Lehrmeinung ist heute, dass sich zuerst die Plaques bilden, dass die kognitiven Defizite bei Alzheimer aber eng mit der Menge und der Verteilung von Tau-Fibrillen zusammenhängen.
Noch ist nicht geklärt, wodurch die zunächst harmlosen Eiweißstoffe pathologisch werden. Wir alle produzieren von Anfang an Amyloid, schon als Baby im Mutterleib. Die Produktion allein führt nicht zu einer Alzheimer-Pathologie – sie ist ein normaler Vorgang. Vermutlich erhöht sich jedoch im fortgeschrittenen Alter die Chance, dass Beta-Amyloid verklumpt und Plaques bildet.
Doch laut Eckhard Mandelkow ist die Alzheimer-Demenz „keine Krankheit, die nur auf Tau oder Beta-Amyloid beruht“. Es gibt viele andere mögliche Gründe, die „irgendwie ein bisschen damit zu tun“ haben. „Die Alzheimer-Demenz ist eine multifaktorielle Krankheit. Durch Bevölkerungsstudien hat sich herausgestellt, dass es mehrere Faktoren gibt, die das Risiko für die Alzheimerkrankheit erhöhen. Beispiele sind hoher Blutdruck und Übergewicht.“ Sie führen zu Gefäßschädigungen und infolgedessen zu einer verminderten Durchblutung des Gehirns. Dadurch wird die Energieversorgung der Nervenzellen beeinträchtigt. Mandelkow: „Daher sind Empfehlungen einer gesunden Lebensführung eigentlich das Beste, was man machen kann.“
An der Alzheimer-Entstehung sind außerdem Entzündungsprozesse beteiligt, ebenso wie Störungen der Mitochondrien, der „Kraftwerke“ der Zellen. Neben diesen Faktoren sind auch genetische Risikofaktoren und gewisse epigenetische Einflüsse nachgewiesen worden. Veränderungen an einzelnen Genen, die zur so genannten familiären Form der Alzheimer-Demenz führen, sind allerdings nur bei weniger als einem Prozent der Patienten verantwortlich.
Gesichert ist heute vor allem eines. Eckhard Mandelkow drückt es so aus: „Das Altern ist der wichtigste Risikofaktor. Aber das Risiko kann gesenkt werden: Was gut ist fürs Herz, ist auch gut fürs Gehirn.“
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Neurofibrillen
Neurofibrillen/-/neurofilament
Als Neurofibrillen bezeichnet man in Nervenzellen feine faserige Strukturen, die überwiegend aus Neurofilamenten (einer Form der Intermediärfilamente) sowie weiteren Komponenten des Zytoskeletts bestehen. Sie verlaufen in Bündeln durch den Zellkörper und die Fortsätze von Neuronen und tragen wesentlich zur Stabilisierung und Formgebung der Nervenzelle bei. Bereits im frühen Embryo treten sie als charakteristische Merkmale von Neuronen auf.
Bei der Alzheimer-Erkrankung kommt es zu tiefgreifenden Veränderungen zytoskelettaler Strukturen: Das Protein Tau, das normalerweise Mikrotubuli stabilisiert, wird übermäßig phosphoryliert, löst sich von den Mikrotubuli und lagert sich zu den typischen Neurofibrillären Tangles (fibrillären Bündeln) zusammen. Diese sind ein zentrales pathologisches Kennzeichen der Erkrankung.
Beta-Amyloid
Beta-Amyloid/-/beta amyloid
Ein Peptid, das aus 36 bis 42 Aminosäuren besteht und als Hauptbestandteil seniler Plaques für die Entstehung von Alzheimer verantwortlich gemacht wird. Ausgangsprodukt ist das Amyloid-Vorläuferprotein (APP). Bestimmte Enzyme in der Zellmembran zerschneiden das Vorläuferprotein in Peptide verschiedener Größe. In senilen Plaques findet man Amyloide aus 40 und aus 42 Aminosäuren, wobei zumindest in der Petrischale das 42 Aminosäuren lange Produkt besonders schnell Aggregate bildet. Die normale Funktion von Beta-Amyloid ist noch nicht abschließend geklärt.
In den Neunzigern kommt Schwung in die Forschung
1987 entsteht Hoffnung auf Besserung. In den USA läuft der erste Test eines Medikaments gegen Alzheimer-Symptome an: Tacrin beruht auf der Modulation eines Neurotransmitters (Acetylcholin) und seiner Rezeptoren. Es gleicht den Mangel an Acetylcholin aus, der bei Alzheimer durch das Absterben cholinerger Neuronen entsteht. Die Wirksamkeit ist allerdings gering und das 1993 zugelassene Tacrin wurde mittlerweile in vielen Ländern wegen seiner Nebenwirkungen vom Markt genommen. Ebenfalls 1993 veröffentlichen Allen Roses († 2016) und Mitarbeiter von der Duke University in North Carolina eine wichtige Arbeit: Sie weisen nach, dass APOE-e4, eine Form des Apolipoprotein-E-Gens auf Chromosom 19, das Risiko erhöht, an Alzheimer-Demenz zu erkranken.
Im Jahr darauf bekommt die Krankheit ein neues Gesicht, als sich Ronald Reagan mit seiner Diagnose von der Öffentlichkeit verabschiedet.
Schon um 1980 bilden sich in Kanada und den USA Vereine zur Unterstützung der Alzheimer-Forschung und der Patienten. In Deutschland wird 1995 mit der Alzheimer Forschung Initiative e.V. der erste private Verein gegründet, 2000 folgt die Gründung der Hans und Ilse Breuer-Stiftung. 2009 schließlich gibt Alzheimer’s Disease International (ADI), Dachverband der Alzheimer-Gesellschaften weltweit, den ersten „Welt-Alzheimerbericht“ heraus. Er zeichnet ein düsteres Bild.
Acetylcholin
Acetylcholin/-/acetylcholine
Acetylcholin ist einer der wichtigsten Neurotransmitter des Nervensystems. Im zentralen Nervensystem ist es an Aufmerksamkeit, Lernen und Gedächtnis beteiligt, im peripheren Nervensystem überträgt es die Erregung von Nerven auf Muskeln an den neuromuskulären Endplatten und steuert Prozesse des autonomen Nervensystems, also des sympathischen und parasympathischen Teils. Bereiche, in denen Acetylcholin als Botenstoff wirkt, werden cholinerg genannt. Es war der erste entdeckte Neurotransmitter, nachgewiesen 1921 von Otto Loewi am Herzen eines Frosches.
Empfohlene Artikel
Demenz: zunehmende gesellschaftliche und volkswirtschaftliche Relevanz
Wurden bis 2010 35,6 Millionen Demenzkranke geschätzt, waren es 2019 bereits 57 Millionen, und bis 2050 wird den jüngsten Hochrechnungen zufolge gar ein Anstieg auf 152,8 Millionen erwartet. Der Anstieg ist nicht nur dem demografischen Wandel geschuldet, sondern auch der erhöhten Aufmerksamkeit: Sie erhöht die Wahrscheinlichkeit einer Alzheimer-Diagnose, denn diese schafft erst die Voraussetzungen für den Zugang zu Behandlung und Pflege.
Mit der besseren Erkennung und Versorgung der Erkrankten steigen auch die Kosten: Für alle Arten von Demenz wurden im Jahr 2019 ca. 1300 Milliarden Dollar veranschlagt. Und so ist nach 106 Jahren die Alzheimer‘sche Krankheit von einem Randphänomen zu einem Problem geworden, das in der Mitte der Gesellschaft angekommen ist. Diese beginnt nun, sich mit den Auswirkungen auseinanderzusetzen.
Aufmerksamkeit
Aufmerksamkeit/-/attention
Aufmerksamkeit dient uns als Werkzeug, innere und äußere Reize bewusst wahrzunehmen. Dies gelingt uns, indem wir unsere mentalen Ressourcen auf eine begrenzte Anzahl von Reizen bzw. Informationen konzentrieren. Während manche Stimuli automatisch unsere Aufmerksamkeit auf sich ziehen, können wir andere kontrolliert auswählen. Unbewusst verarbeitet das Gehirn immer auch Reize, die gerade nicht im Zentrum unserer Aufmerksamkeit stehen.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Die Therapie der Zukunft: so multifaktoriell wie die Krankheit selbst
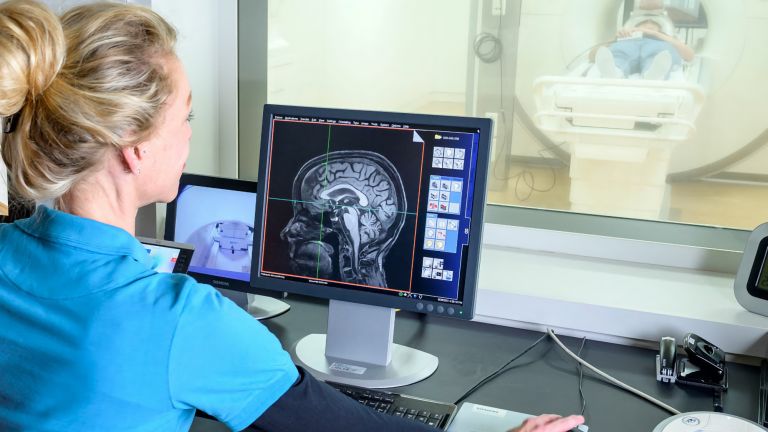
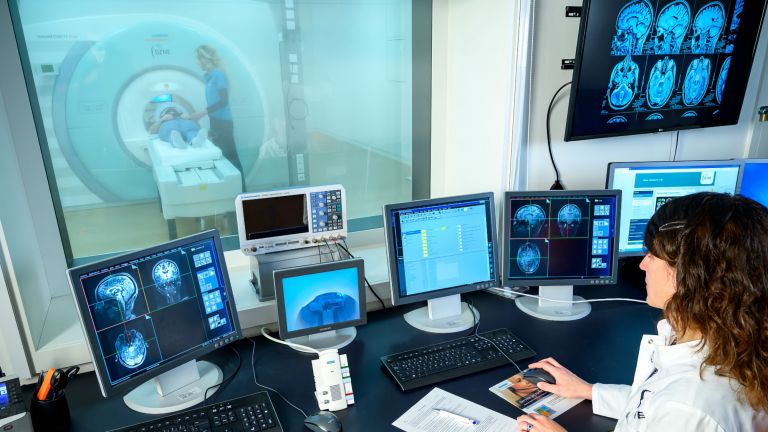
Über die Jahre haben sich die diagnostischen Möglichkeiten enorm verbessert. Bildgebende Verfahren wie die Magnetresonanztomographie machen kleinste Veränderungen im Gehirn sichtbar. Und mit einer speziellen Variante der Positronenemissionstomographie können Radiologen sogar abgelagertes Amyloid sichtbar machen und dessen Menge quantifizieren.
Hinweise auf das Krankheitsgeschehen geben auch Biomarker in der Cerebrospinalflüssigkeit (Liquor). Besonders aussagekräftig ist das Verhältnis zweier Amyloid-Bestandteile, die Aβ42/Aβ40-Ratio, sowie die Konzentration von Tau und dessen phosphorylierte Variante (p-Tau). Während diese Proben noch durch eine Lumbalpunktion gewonnen werden müssen, bei der mit einer dünnen Nadel Flüssigkeit aus der Lendenwirbelsäule entnommen wird, könnte sich bald ein einfacheres Verfahren etablieren: Ein in den USA bereits zugelassener Bluttest misst ebenfalls p-Tau und die Aß42/Aß40-Ratio.
Den größten Fortschritt der letzten Jahre stellen aber Antikörper dar, die gegen Amyloid gerichtet sind und die den Verlauf der Krankheit bremsen können. Mit Donanemab und Lecanemab steht damit erstmals eine ursächliche Therapie zur Verfügung – allerdings mit der Einschränkung, dass diese Präparate vorerst nur einem kleinen Teil der Patienten zugutekommen dürften. Der Grund dafür sind neben dem hohen Preis von etwa € 20.000 pro Jahr zahlreiche Untersuchungen mit fortgeschrittener Bildgebung, die notwendig sind, um etwaige Nebenwirkungen frühzeitig zu erkennen.
So bleibt der Verweis auf die Möglichkeiten der Vorbeugung derzeit der beste Ratschlag. Eine gute Prävention sieht laut Hans Förstl, dem früheren Direktor der Klinik und Poliklinik für Psychiatrie und Psychotherapie des Klinikums rechts der Isar, unter anderem so aus: „Sehr wichtig ist es, das Gehirn anzuregen. Nicht mit stupidem Gehirnjogging, sondern mit allem, was den Menschen erfreut.“ Was häufig vernachlässigt werde, sei die Behandlung von Begleiterkrankungen, die zusätzlich die geistige Leistungsfähigkeit beeinträchtigen (siehe: ▸ Morbus Alzheimer – Hans Förstl).
Vieles hat sich inzwischen verbessert. Während die ersten Medikamente das Fortschreiten der Krankheit nur geringfügig verzögern konnten, wirken deren Nachfolger direkt gegen die Amyloid-Ablagerungen. Sie können bestehende Ablagerungen deutlich reduzieren und die Neubildung verlangsamen. Über einen Zeitraum von 18 Monaten wird so der geistige Abbau und der Verlust von Alltagsfunktionen um ein Viertel bis ein Drittel verlangsamt. Und es besteht die Hoffnung, mit einem noch früheren Beginn der Therapie das Auftreten schwerer Symptome deutlich hinauszuzögern.
Magnetresonanztomographie
Magnetresonanztomographie/-/magnetic resonance imaging
Ein bildgebendes Verfahren, das Mediziner zur Diagnose verschiedener Erkrankungen und Fehlbildungen in unterschiedlichen Geweben oder Organen des Körpers einsetzen. Die Methode wird umgangssprachlich auch Kernspin genannt. Sie beruht darauf, dass die Kerne mancher Atome einen Eigendrehimpuls besitzen, der sich im starken Magnetfeld ausrichtet. Diese Eigenschaft trifft unter anderem auf Wasserstoff zu. Deshalb können Gewebe, die viel Wasser enthalten, besonders gut dargestellt werden. Abkürzung: MRT.
Biomarker
Biomarker/-/biomarker
In der Medizin versteht man unter einem Biomarker eine Substanz, die Hinweise auf den physiologischen Zustand eines Organismus gibt. Biomarker können entweder im Körper selbst entstehen oder chemische Verbindungen beschreiben, die Ärzte dem Körper zuführen, um an ihrem Schicksal bestimmte physiologische Funktionen zu testen. In Bezug auf die Alzheimer-Krankheit sind mehrere Indikatoren als mögliche Biomarker im Gespräch. Hierbei handelt es sich beispielsweise um die Konzentration an löslichem Amyloid-Vorläuferprotein im Blut sowie um die Aktivität des Enzyms, welches das Vorläuferprotein so zerschneidet, dass hieraus das plaquebildende Beta-Amyloid hervorgeht. Oft werden auch krankheitsbezogene Veränderungen, die mit bildgebenden Verfahren nachgewiesen werden, als Biomarker bezeichnet. So kann man zum Beispiel den Abbau von Gehirngewebe im MRT erkennen.
Cerebrospinalflüssigkeit
Cerebrospinalflüssigkeit/Liquor cerebrospinalis/cerebrospinal fluid
Eine klare Flüssigkeit, die das Ventrikelsystem füllt, sowie das Gehirn und Rückenmark im Subarachnoidalraum umspült und so vor Stößen schützt. Drei– bis fünfmal täglich werden die 100 bis 160 ml Flüssigkeit durch die Plexus choroidei erneuert. Bestimmte Krankheiten spiegeln sich in der Zusammensetzung der Cerebrospinalflüssigkeit wieder.
zum Weiterlesen:
- DGPPN & DGN. (2025). S3-Leitlinie „Demenzen“ – Living Guideline (Version 5.2, AWMF-Registernr. 038-013). Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Online unter: https://register.awmf.org/de/leitlinien/detail/038-013 (abgerufen am 18.12.2025).
- Alzheimer’s Association (USA): Sehr umfangreiche und laiengerechte Texte, Infografiken, Videos, interaktive Tools. Gute Mischung aus Grundlagenwissen, Diagnostik, Therapie, Pflege, Prävention. Viele druckbare PDF-Factsheets; zur Webseite
- Alzheimer’s Disease International (ADI): Herausgeber der Welt-Alzheimerberichte; zur Webseite.
- Mayo Clinic – Alzheimer’s Disease Center: Klare, ärztlich geprüfte Artikel. Gut strukturiert nach Symptomen, Diagnose, Behandlung. Sehr übersichtliche Symptom- und Verlaufstabellen
Erstveröffentlichung am 18. September 2013
Letzte Aktualisierung am 20. Oktober 2025