Das verlorene Ich

Das eigene Ich ist uns vertraut und beständig? Nicht so bei manchen neurologischen Störungen. Schizophrenie und Demenz zeigen, dass das Selbst fremd und brüchig werden kann. Beim Cotard-Syndrom sind Betroffene gar überzeugt, sie seien tot.
Wissenschaftliche Betreuung: Prof. Dr. Sarah Weigelt
Veröffentlicht: 31.03.2015
Niveau: mittel
- Die Rede von dem Ich oder dem Selbst ist jungen Datums und sorgt vielfach für Verwirrung. Tatsächlich gibt es kein Ich, es gibt nur Menschen, die mit “ich” von sich sprechen.
- Theorien über das Ich versuchen die vielfältigen Mechanismen zu erklären, die möglich machen, dass der Mensch sich als Urheber seiner Handlungen, Besitzer seines Körpers und Inhaber mehr oder weniger stabiler Eigenschaften versteht und seine Lebensgeschichte erzählen kann.
- Diese Mechanismen gehen Forscher auf neuronaler oder funktionaler Ebene an, betrachten die Evolution des Menschen oder seine individuelle Entwicklung.
- Dabei stellen sie fest: Um ein so komplexes Phänomen wie das Ich zu verstehen, müssen verschiedene Disziplinen aus Natur- und Geisteswissenschaften zusammenarbeiten.
Auf Grund einer Hirnschädigung kann Betroffenen die Wahrnehmung für einen Teil des eigenen Körpers und die Umgebung in diesem Sichtfeld abhandenkommen. Beim so genannten Neglect achten Betroffene nicht auf die der Hirnschädigung gegenüberliegende Körper- und Raumhälfte. Eine Patientin des bekannten amerikanischen Neurologen Oliver Sacks beispielsweise trug immer nur Lippenstift auf die rechte Seite ihres Gesichts auf, die linke Seite ihres Gesichts ignorierte sie vollkommen. Andere essen Beispielsweise nur eine Hälfte eines Tellers leer, wenn die andere in dem nicht mehr wahrgenommenen Sichtfeld liegt. Ein einseitiges Leben
Wahrnehmung
Wahrnehmung/Perceptio/perception
Der Begriff beschreibt den komplexen Prozess der Informationsgewinnung und –verarbeitung von Reizen aus der Umwelt sowie von inneren Zuständen eines Lebewesens. Das Gehirn kombiniert die Informationen, die teils bewusst und teils unbewusst wahrgenommen werden, zu einem subjektiv sinnvollen Gesamteindruck. Wenn die Daten, die es von den Sinnesorganen erhält, hierfür nicht ausreichen, ergänzt es diese mit Erfahrungswerten. Dies kann zu Fehlinterpretationen führen und erklärt, warum wir optischen Täuschungen erliegen oder auf Zaubertricks hereinfallen.
Neglect
Neglekt/-/neglect
Ein Neglect ist eine Wahrnehmungsstörung, bei der aufgrund einer Gehirnläsion Körperteile oder Reize nicht beachtet werden. Die Störung betrifft die der Hirnläsion gegenüberliegenden Seiten. Sie tritt meist nach Läsionen im rechten Parietallappen auf. Dementsprechend werden visuelle, auditorische und somatosensorische Stimuli der linken Seite nicht beachtet.
Wenn sie in den Spiegel schaute, blickte ihr ein seltsames Paar Augen entgegen, das nicht zu ihr zu gehören schien. Sie hatte das Gefühl, sich aufzulösen. Zeitweise war sie sogar der festen Überzeugung, dass ihre Seele durch die Seele eines anderen Menschen ersetzt worden war.
Die junge Frau, über die Forscher um Rob de Vries von der Universität Amsterdam 2013 in einer Sammlung von Fallstudien berichteten, litt unter Schizophrenie. Bei Patienten wie ihr verschwimmen oftmals die Grenzen des eigenen Körpers. Sie wissen nicht mehr, wo der eigene Leib beginnt und wo er endet. Viele Betroffene fühlen sich wie eine Marionette an den Fäden eines Puppenspielers – vollkommen fremdgesteuert. Und “fremde” Stimmen erklingen ungebeten in ihrem Kopf.
Erkrankungen wie die Schizophrenie Pannen beim Gehirn-Umbau führen uns eines deutlich vor Augen: Das, was uns normalerweise am vertrautesten erscheint, das wir als Einheit und beständige Größe erleben, das eigene Ich, kann unter bestimmten Umständen brüchig und fremd werden. Zwar kennen wahrscheinlich die meisten von uns das Gefühl, sich von Zeit zu Zeit fremd zu sein. Doch dieses Gefühl hält oft nur einen kurzen Augenblick an. Anders ist es bei bestimmten psychischen und neurologischen Störungen. Diese zeigen nicht nur, wie fragil das eigene Selbst sein kann. Sie ermöglichen auch eine Art Anatomie unseres Ichs. Denn durch die Erkenntnisse zu diesen verstörenden Erfahrungen lässt sich das Ich bis zu einem gewissen Grad sezieren und in seine Komponenten zerlegen. Dabei zeigt sich, dass die Grenzen zwischen Krankheit und Gesundheit hier oft auf beklemmende Weise fließend sind. „Es gibt kein ganz klares Kriterium dafür, dass man über ein einheitliches Selbst verfügt“, sagt der Philosoph Michael Pauen von der Humboldt-Uni zu Berlin. “Es handelt sich vielmehr um graduelle Übergänge entlang verschiedener Aspekte.”
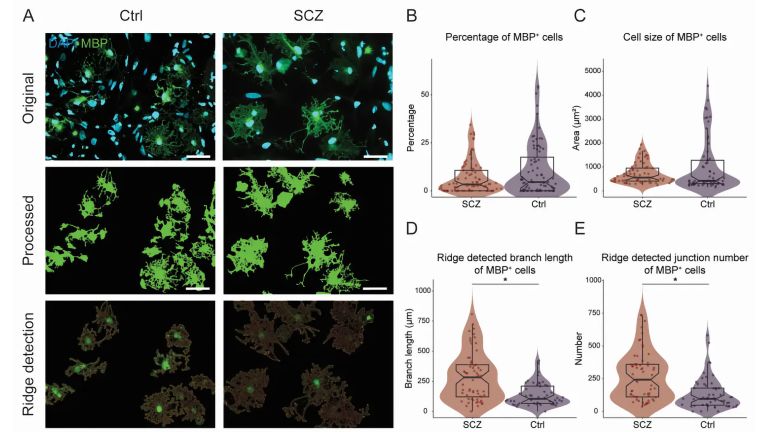
Ein zentraler Aspekt für ein einheitliches Selbst ist für Michael Pauen, dass man eigene mentale Zustände als die eigenen erkennt. Dazu sind aber etwa Schizophrenie-Patienten oftmals nicht in der Lage. Bei diesen Betroffenen haben diverse Studien in den letzten Jahren eine bemerkenswerte Auffälligkeit registriert: Während akustischer Halluzinationen sind Hirnregionen wie das Broca-Areal im Frontallappen und der auditorische Cortex im Schläfenlappen übermäßig aktiv. Diese Gebiete sind für die Produktion und das Verständnis von Sprache wichtig. Schon in den 1960er-Jahren konnte der kanadische Neurochirurg Wilder Penfield (1891−1976) bei psychisch gesunden Probanden durch Stimulation des Schläfenlappens akustische Halluzinationen etwa von “fremden” Stimmen im eigenen Kopf hervorrufen.
Frontallappen
Frontallappen/Lobus frontalis/frontal lobe
Der frontale Cortex ist der größte der vier Lappen der Großhirnrinde und entsprechend umfassend sind seine Funktionen. Der vordere Bereich, der so genannte präfrontale Cortex, ist für komplexe Handlungsplanung (so genannte Exekutivfunktionen) verantwortlich, die auch unsere Persönlichkeit prägt. Seine Entwicklung (Myelinisierung) braucht bis zu 30 Jahren und ist selbst dann noch nicht ganz abgeschlossen. Weitere wichtige Bestandteile des frontalen Cortex sind das Broca-Areal, welches unser sprachliches Ausdrucksvermögen steuert, sowie der primäre Motorcortex, der Bewegungsimpulse in den gesamten Körper aussendet.
Cortex
Großhirnrinde/Cortex cerebri/cerebral cortex
Cortex bezeichnet eine Ansammlung von Neuronen, typischerweise in Form einer dünnen Oberfläche. Meist ist allerdings der Cortex cerebri gemeint, die äußerste Schicht des Großhirns. Sie ist 2,5 mm bis 5 mm dick und reich an Nervenzellen. Die Großhirnrinde ist stark gefaltet, vergleichbar einem Taschentuch in einem Becher. So entstehen zahlreiche Windungen (Gyri), Spalten (Fissurae) und Furchen (Sulci). Ausgefaltet beträgt die Oberfläche des Cortex ca 1.800 cm2.
Wo ende ich, wo beginnt die Welt?
Auch bei einer anderen, unbekannteren Störung verschwimmen die Grenzen zwischen dem eigenen Ich und der Welt. Bei der so genannten Depersonalisation-Derealisationsstörung empfinden Betroffene sich und ihre Umwelt als fremd und unwirklich. Ein Gefühl, das vielen von uns sicherlich nicht unbekannt ist. Wir können es in Situationen empfinden, wenn wir extrem erschöpft und müde sind, etwa bei einem Jet-Lag. Bei Menschen, die an Depersonalisation leiden, hält dieser Zustand jedoch länger an und hat einen krankhaften Hintergrund. Die Patienten berichten davon, dass sie ihren Körper nicht richtig oder in seltsam veränderter Weise spüren. Manche starren auf ihre eigenen Hände und sagen: “Die sehen aber gar nicht aus wie meine!” Obwohl sie es auf rationaler Ebene eigentlich besser wissen. Zudem empfinden sie ihre Gefühle als abgestumpft. “Ich fühle mich gerade so, als wäre ich nicht in meinem Kopf; ich fühle mich taub”, berichtete etwa ein Patient in einer Studie.
Anders als bei Schizophrenie haben Menschen mit Depersonalisation Einsicht in die eigene Erkrankung und ihre veränderte Wahrnehmung. Und sie haben auch nicht mit Wahnvorstellungen zu kämpfen. Verändert ist vor allem ihr Empfinden. Der Psychiater Nick Medford von der University of Sussex schätzt in einer Übersichtsarbeit, dass rund ein bis zwei Prozent der Bevölkerung von der Depersonalisation betroffen sind. Die Störung könne aber oft jahrelang undiagnostiziert bleiben, möglicherweise da sie unter Fachärzten nicht sehr bekannt sei. In Mainz jedoch betreibt die Universitätsmedizin eine Ambulanz, die sich besonders auf Menschen mit dieser Erkrankung spezialisiert hat.
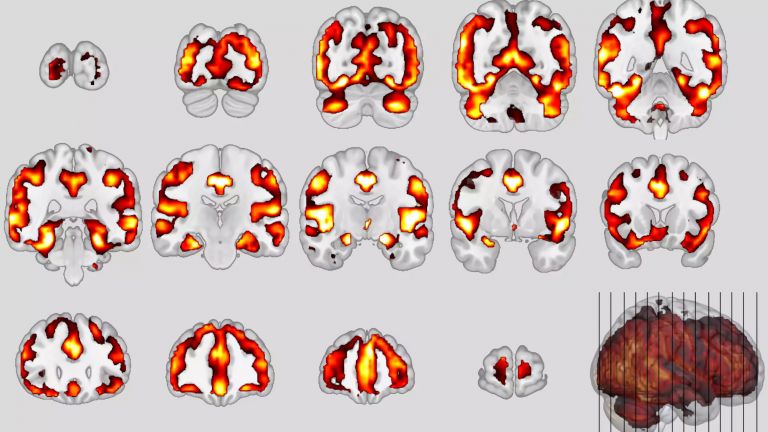
Die verzerrten Gefühle und Körperempfindungen der Erkrankten spiegeln sich offenbar auch im Gehirn wieder. Dies lassen Ergebnisse aus Studien mit funktioneller Magnetresonanztomografie vermuten. Sie sind zwar mit einer gewissen Vorsicht zu genießen. Schließlich ist die Zahl der untersuchten Probanden oftmals klein. Aber ein Teil dieser Untersuchungen fand Hinweise darauf, dass die anteriore Insula im Vergleich zu gesunden Kontrollprobanden beim Anblick von emotionalen Bildern wenig aktiv war. Diese Hirnregion spielt eine wichtige Rolle für die Entstehung von Gefühlen. Ihre geringe Aktivität könne möglicherweise auch die verminderte Körperwahrnehmung erklären, so Nick Medford. Denn die Insula ist an der bewussten Repräsentation der eigenen körperlichen Zustände beteiligt.
Wahrnehmung
Wahrnehmung/Perceptio/perception
Der Begriff beschreibt den komplexen Prozess der Informationsgewinnung und –verarbeitung von Reizen aus der Umwelt sowie von inneren Zuständen eines Lebewesens. Das Gehirn kombiniert die Informationen, die teils bewusst und teils unbewusst wahrgenommen werden, zu einem subjektiv sinnvollen Gesamteindruck. Wenn die Daten, die es von den Sinnesorganen erhält, hierfür nicht ausreichen, ergänzt es diese mit Erfahrungswerten. Dies kann zu Fehlinterpretationen führen und erklärt, warum wir optischen Täuschungen erliegen oder auf Zaubertricks hereinfallen.
Empfohlene Artikel
Auf einmal ein wandelnder Toter
Eine gesteigerte Form, sich unwirklich zu fühlen, ist das Cotard-Syndrom. Benannt wurde es nach dem französischen Neurologen Jules Cotard (1840−1889), der es 1880 zum ersten Mal beschrieben hat: Seine 43-jährige Patientin, Mademosielle X, war felsenfest davon überzeugt, dass sie kein Gehirn hatte, keine Nerven, keinen Magen und keine Eingeweide. Alles, woraus sie zu bestehen glaubte, war verwesende Haut und Knochen. Sie hatte keinen Hunger mehr, glaubte, auf ewig verdammt zu sein und keines natürlichen Todes sterben zu können. Viele Patienten mit Cotard-Syndrom sind fest davon überzeugt, tot zu sein.
Nicht alle Betroffenen leugnen das eigene Dasein rundweg. Manche bestreiten nur die Existenz ihres Körpers oder Teilen davon. Die Häufigkeit dieser seltenen Erkrankung ist nicht bekannt. Derzeit wird das Syndrom in den Diagnosehandbüchern nicht als eigenständige Störung eingeteilt, sondern meist als Begleitstörung etwa einer psychotischen Erkrankung aufgefasst.
Wie bei vielen seltenen Erkrankungen sind die neurologischen Ursachen unklar. Zumindest einige Studien haben bei einem Teil der Betroffenen einen auffällig verminderten Stoffwechsel in Gebieten im Frontal– und Parietallappen gefunden. Das schreiben der Psychiater Hans Debruyne und Kollegen vom belgischen University Hospital Ghent in einer Übersichtsarbeit. Eine Untersuchung von 2013 fand bei einem Patienten eine starke Minderaktivierung in Hirngebieten, die daran Anteil haben, dass wir über einen Sinn für das eigene Selbst verfügen.
Parietallappen
Parietallappen/Lobus parietalis/parietal lobe
Wird auch Scheitellappen genannt und ist einer der vier großen Lappen der Großhirnrinde. Er liegt hinter dem Frontal– und oberhalb des Occipitallappens. In seinem vorderen Bereich finden somatosensorische Prozesse statt, im hinteren werden sensorische Informationen integriert, wodurch eine Handhabung von Objekten und die Orientierung im Raum ermöglicht werden. Darüber hinaus ist der Parietallappen an Aufmerksamkeit, der Erkennung von Körperteilen und Objekten, sowie an sprachlichen und mathematischen Fähigkeiten beteiligt.
Wenn sich die Lebensgeschichte auflöst
Entscheidend für die eigene Identität sind aber nicht nur Gefühle, sondern natürlich auch die Erinnerung: An den eigenen Name, den Beruf, den man ausübt, und die Interessen, die man hegt. “Eine wichtige Dimension eines Selbst ist, dass eine Person ihre eigene Autobiografie einheitlich erlebt”, bestätigt Michael Pauen. Sie müsse dazu in der Lage sein, das eigene Leben und die eigenen Überzeugungen zu einem stimmigen Gesamtbild zusammenzufügen. “Wenn das Selbstbild gestört ist, kann es sein, dass die Person widersprüchliche Meinungen von sich gibt und auch Teile der eigenen Vergangenheit nicht mehr in ihre Gegenwart und ihr ‘Ich’ zu integrieren vermag.”
Wie entscheidend das autobiografische Gedächtnis für das eigene Ich ist, machen Demenzerkrankungen deutlich. Bei der Alzheimer-Krankheit (Morbus Alzheimer) beispielsweise kommt es in Folge von anomal gefalteten Eiweißmolekülen zu einem Absterben von Nervenzellen unter anderem im Hippocampus (Alzheimer — Eine Krankheit macht Geschichte). Das Gedächtnis der Betroffenen schwindet allmählich, sie leiden unter Orientierungsproblemen und Wortfindungsstörungen. Was oft vergessen wird: Bei Betroffenen geht auch ein Teil der Identität verloren.
Wie groß das Ausmaß des Identitätsverlusts ist, ist bis heute umstritten. 2010 durchforsteten Lisa Caddell und Linda Clare von der walisischen Bangor University systematisch die Literatur zu dem Thema. Sie kamen zu dem Schluss: Zwar gehen nicht alle, aber eine ganze Reihe von Aspekten des Selbst auf dem langen Weg der Demenz verloren. Zum Beispiel wissen viele Betroffene nicht mehr ihren ehemaligen Beruf oder welche Hobbys sie einst hatten. Auch ihre Fähigkeit, eine stimmige Geschichte ihres eigenen Lebens zu erzählen, lässt nach, da ihr autobiografisches Gedächtnis mehr und mehr Lücken aufweist.
Auch der Charakter kann sich unter dem Einfluss der Erkrankung verändern. Viele der Betroffenen fühlen sich im fortgeschrittenen Stadium orientierungslos und es quält sie das vage Gefühl, dass etwas in ihrer Umgebung nicht stimmt. Wer früher furchtlos war, wagt sich nun kaum mehr vor die Haustür. Manche Menschen mit Demenz fühlen sich verfolgt und glauben felsenfest, von den Angehörigen bestohlen worden zu sein. Argwöhnisch beobachten sie das Geschehen um sich herum, beleidigen Pflegekräfte und werden in ihrer Verwirrung sogar handgreiflich – was oft zu Problemen bei der Pflege führt Problemfall Demenzpatient.
Die vielen unterschiedlichen Fälle zeigen: Es sind eine ganz Reihe von Aspekten für ein intaktes Ich wichtig. Wir brauchen eine Rückmeldung über die eigenen Handlungen, um sie von fremden Aktivitäten abzugrenzen; eine (Neuronale Repräsentation) der eigenen Gefühls– und Körperzustände. Und nicht zuletzt ein autobiografisches Gedächtnis, um jederzeit die Puzzleteile des eigenen Lebens und des eigenen Ichs zusammensetzen zu können. Glücklicherweise gelingt uns das normalerweise auch.
Gedächtnis
Gedächtnis/-/memory
Gedächtnis ist ein Oberbegriff für alle Arten von Informationsspeicherung im Organismus. Dazu gehören neben dem reinen Behalten auch die Aufnahme der Information, deren Ordnung und der Abruf.
Hippocampus
Hippocampus/Hippocampus/hippocampual formatio
Der Hippocampus ist der größte Teil des Archicortex und ein Areal im Temporallappen. Er ist zudem ein wichtiger Teil des limbischen Systems. Funktional ist er an Gedächtnisprozessen, aber auch an räumlicher Orientierung und Lernen beteiligt. Er umfasst das Subiculum, den Gyrus dentatus und das Ammonshorn mit seinen vier Feldern CA1-CA4.
Veränderungen in der Struktur des Hippocampus durch Stress werden mit Schmerzchronifizierung in Zusammenhang gebracht. Der Hippocampus spielt auch eine wichtige Rolle bei der Verstärkung von Schmerz durch Angst.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Neuronale Repräsentation
Neuronale Repräsentation/-/neuronal representation
In verschiedenen Teilen des Gehirns befinden sich nicht nur Repräsentationen der Sinnessysteme, sondern auch von Objekten wie z. B. Gesichtern. Bei der Repräsentation des Raumes scheinen so genannte Ortszellen (place cells) im Hippocampus eine wichtige Rolle zu spielen. Jede Ortszelle repräsentiert einen bestimmten Ort in der Umwelt und wird aktiv, wenn sich ihr Besitzer an diesem Ort befindet. Eine weitere Gruppe von Neuronen, die Gitterzellen (grid cells), feuern in einem regelmäßigen, hexagonalen Muster, das als metrisches Gitter der Umgebung interpretiert wird. Dieses Gitter liefert eine Art Koordinatensystem, das die Ortszellen für die Kodierung des Ortes nutzen können.
zum Weiterlesen:
- Jardri, R. et al.: Cortical activations during auditory verbal hallucinations in schizophrenia: a coordinate-based meta-analysis. Am J Psychiatry, 2011 Jan;168(1):73 – 81 (zum Volltext).
- Medford, N.: Emotion and the Unreal Self: Depersonalization Disorder and De-Affectualization, Emotion Review April 2012 vol. 4 no. 2 139 – 144, 2012 (zum Volltext).
- Debruyne, H. et al.: Cotard’s syndrome: a review. Curr Psychiatry Rep., 2009 Jun;11(3):197 – 202 (zum Volltext).