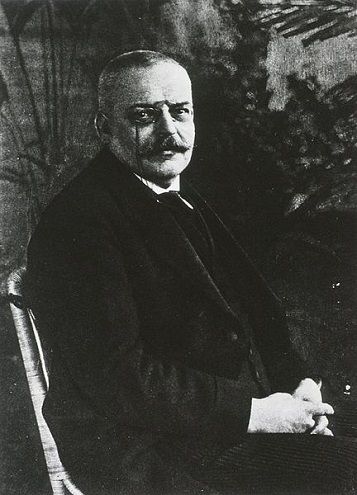Alzheimer – eine Krankheit macht Geschichte
In über 100 Jahren hat sich die Alzheimer-Krankheit von einem Randphänomen zu einem weltweiten Gesellschaftsproblem entwickelt. Mittlerweile sind viele mögliche Ursachen bekannt. Doch steht eine Heilung immer noch aus.
Wissenschaftliche Betreuung: Prof. Dr. Anja Schneider
Veröffentlicht: 18.09.2013
Niveau: leicht
- Alois Alzheimer beschrieb die Krankheit 1907 aufgrund des Falls der Patientin Auguste Deter in Frankfurt am Main, 1910 wurde sie das erste Mal unter dem Namen „Alzheimer‘sche Krankheit“ erwähnt.
- Die Alzheimer-Krankheit ist eine neurodegenerative Erkrankung und eine Form von Demenz. Neben Alzheimer gibt es noch andere Demenzen, wie Frontotemporale Demenz oder vaskuläre Demenzen.
- Alzheimer ist die am weitesten verbreitete Demenzform: Sie macht etwa 60 Prozent aller Demenzen aus.
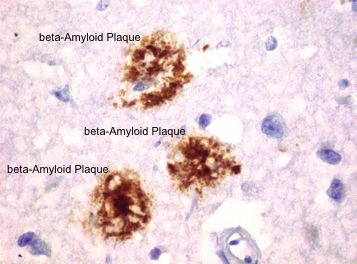
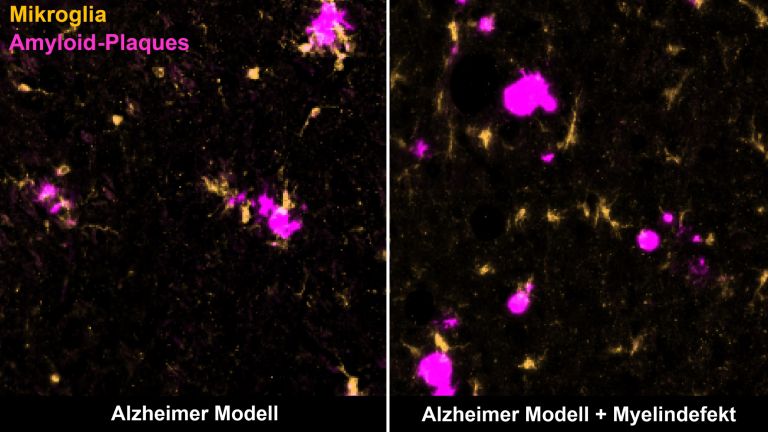
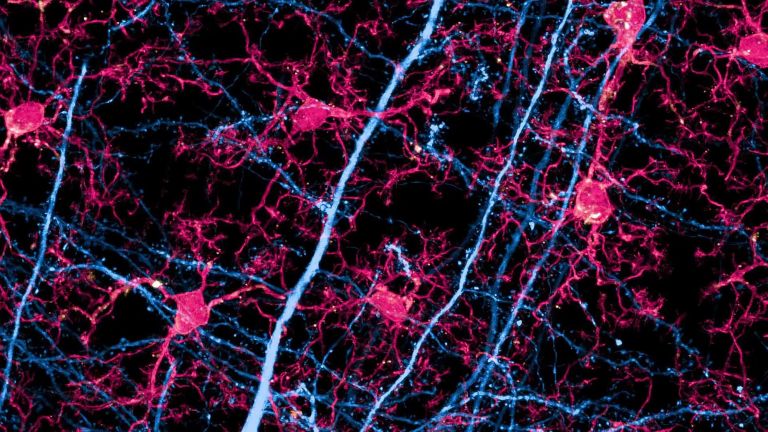
- Alzheimer ist definiert durch das Vorhandensein von Ablagerungen: so genannten Beta-Amyloid-Plaques zwischen den Zellen sowie fadenförmigen Tau-Fibrillen in den Nervenzellen.
- Alzheimer ist eine multifaktorielle Krankheit, es gibt also zahlreiche Ursachen. Neben einem genetischen Risikofaktor und epigenetischen Einflüssen sind Entzündungsprozesse beteiligt.
- Der wichtigste nachgewiesene Risikofaktor ist hohes Alter.
- Bis heute gibt es keine ursächliche Behandlung, lediglich die Symptome können behandelt werden.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
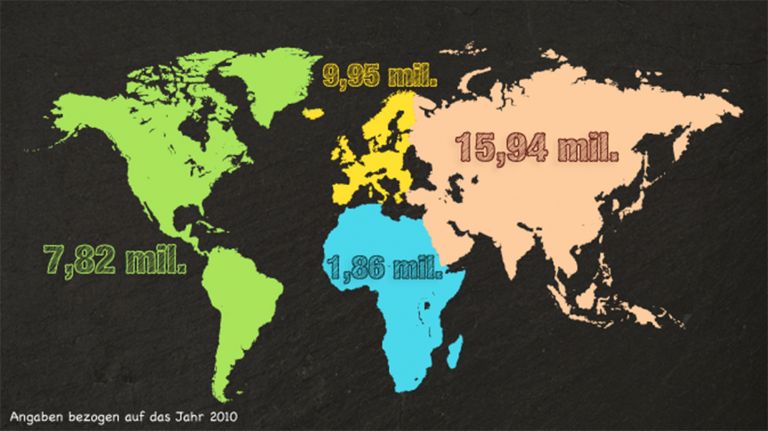
- Die weltweiten Kosten von Alzheimer beliefen sich 2010 auf 604 Milliarden Dollar.
- Rund 70 Prozent der Kosten gehen auf zwei Weltregionen zurück: Nordamerika und Westeuropa.
- In manchen einkommensstarken Ländern sind zwischen einem Drittel und der Hälfte der von Demenz Betroffenen in kostenintensiven Wohn- und Pflegeheimen untergebracht. Das führt zu j ährlichen Kosten von 32.865 US-Dollar pro Patient.
- In einkommensschwachen Ländern wohnen nur 6 Prozent der Menschen mit Demenz in Pflegeheimen. Dort leisten meist Angehörige und andere Betreuungspersonen eine unbezahlte, informelle Pflege. Die Durchschnittskosten betragen auch deshalb jährlich nur 868 US-Dollar.
- Die Kosten der informellen und der formellen Pflege machen mit jeweils etwa 42 Prozent den Löwenanteil der alzheimerbedingten Kosten aus, während die direkten Kosten für medizinische Therapien sehr viel niedriger liegen (16 Prozent).
- Länder mit niedrigen Einkommen verursachen weniger als 1 Prozent der weltweiten Kosten; dabei entfallen 14 Prozent der weltweiten Fälle auf diese Länder. Länder mit mittlerem Einkommen verursachen etwa 10 Prozent der Kosten (bei 40 Prozent der Fälle), Länder mit hohem Einkommen 89 Prozent (bei 46 Prozent aller Kranken).
- Es wird geschätzt, dass die Kosten bis 2030 um 85 Prozent ansteigen werden.
- Um die Kosten zu senken, ist vor allem eine möglichst frühzeitige Diagnose vonnöten.
- 2001 litten laut Statistiken 24,4 Millionen Menschen weltweit unter Demenz, bei einer Zuwachsrate von 4,6 Millionen pro Jahr.
- 2010 waren es 35,6 Millionen. Laut Schätzungen hatten davon 24 Millionen noch keine Diagnose.
- 2030 geht Alzheimer‘s Disease International (ADI), der Dachverband aller Alzheimer- Organisationen der Welt, von 65,7 Millionen, 2050 von 115,4 Millionen Dementen weltweit aus.
- Ein Großteil des Anstiegs kann eindeutig auf Entwicklungsländer zurückgeführt werden. Während 2010 etwas mehr als die Hälfte (57,7 Prozent) aller Menschen mit Demenz in Ländern mit niedrigem und mittlerem Einkommen lebten, prognostiziert die ADI bis 2030 einen Anstieg auf 63,4 Prozent und bis 2050 auf 70,5 Prozent.
- ADI erwartet, dass die Anzahl der Menschen mit Demenz in den nächsten 20 Jahren in Europa um 40 Prozent, in Nordamerika um 63 Prozent, im südlichen Lateinamerika um 77 Prozent und in Industrieländern im asiatischen Pazifik um 89 Prozent ansteigen wird. Im Vergleich dazu erwartet ADI, dass der prozentuale Anstieg in Ostasien 117 Prozent, in Südasien 107 Prozent, im restlichen Lateinamerika 134 bis 146 Prozent und in Nordafrika und dem Mittleren Osten 125 Prozent betragen wird.
Die Geschichte der Alzheimer-Krankheit ist über 100 Jahre alt. Sie beginnt 1901 mit der Einlieferung von Auguste Deter in die „Anstalt für Irre und Epileptische“ in Frankfurt am Main. Die Patientin leidet unter Vergesslichkeit und Wahnvorstellungen. Das Gesprächsprotokoll, das der zuständige Psychiater daraufhin anfertigt, schreibt Wissenschaftsgeschichte:
Es markiert den Forschungsbeginn einer Krankheit, die unter dem Namen des Psychiaters in die Medizin einging: Alois Alzheimer (siehe: Alois Alzheimer – Nervenarzt mit Mikroskop). Schnell kam dem der Gedanke, dass es sich bei Deter nicht um Altersdemenz handeln konnte – dafür war sie mit 51 Jahren einfach zu jung. „Präseniles Irresein“ lautete die vorläufige Diagnose.
Verschiedene Demenzen und ihre Ursachen
Der Begriff Demenz beschreibt ein Syndrom, ein Zusammentreffen mehrerer Symptome. Dazu gehören Defizite in emotionalen und sozialen, vor allem aber kognitiven Fähigkeiten. Die Ursachen dieser Symptome liegen zu Lebzeiten von Auguste Deter im Dunkeln, nur ihre Auswirkungen können festgehalten werden. Bei der später nach Alzheimer benannten Demenz sind es zunächst Störungen des Kurzzeitgedächtnisses. Im Laufe der Zeit verschwinden auch langfristige Inhalte, sodass Betroffene immer mehr Fähigkeiten und Fertigkeiten verlieren, bis sie dem Alltag nicht mehr gewachsen sind.
Heute weiß man, dass es mehrere Typen von Demenzerkrankungen gibt und dass vielfältige Ursachen in Frage kommen. Die Alzheimer-Demenz gehört neben der Frontotemporalen Demenz, der Lewy-Körperchen-Demenz und der Parkinson-Demenz zu den neurodegenerativen Erkrankungen, bei denen Nervenzellen zugrunde gehen. Häufig sind aber auch vaskuläre (gefäßbedingte) Demenzen. Darüber hinaus gibt es sekundäre Demenzformen, die zum Beispiel Folge einer Multiplen Sklerose oder einer Stoffwechselstörung sein können.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Emotionen
Emotionen/-/emotions
Unter „Emotionen“ verstehen Neurowissenschaftler psychische Prozesse, die durch äußere Reize ausgelöst werden und eine Handlungsbereitschaft zur Folge haben. Emotionen entstehen im limbischen System, einem stammesgeschichtlich alten Teil des Gehirns. Der Psychologe Paul Ekman hat sechs kulturübergreifende Basisemotionen definiert, die sich in charakteristischen Gesichtsausdrücken widerspiegeln: Freude, Ärger, Angst, Überraschung, Trauer und Ekel.
Neurodegeneration
Neurodegeneration/-/neurodegeneration
Sammelbegriff für Krankheiten, in deren Verlauf Nervenzellen sukzessive ihre Struktur oder Funktion verlieren, bis sie teilweise sogar daran zugrunde gehen. Vielfach sind falsch gefaltete Proteine der Auslöser – wie etwa bestimmte Formen der Eiweiße Beta-Amyloid und Tau im Falle von Alzheimer. Bei anderen Krankheiten, beispielsweise bei Parkinson oder Chorea Huntington, werden Proteine innerhalb der Neurone nicht richtig abgebaut. In der Folge lagern sich dort toxische Aggregate ab, was zu den jeweiligen Krankheitserscheinungen führt. Während Chorea Huntington eindeutig genetisch bedingt ist, scheint es bei Parkinson und Alzheimer allenfalls bestimmte Ausprägungsformen von Genen zu geben, welche ihre Entstehung begünstigen. Keine dieser neurodegenerativen Erkrankungen kann bisher geheilt werden.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
vaskulär
vaskulär/-/vascular
Der Begriff bezeichnet Gefäße im Körper, in denen Flüssigkeiten wie Blut oder Lymphe zirkulieren. Im engeren Sinne fassen Mediziner das Netzwerk aus Venen, Arterien und Kapillaren als „vaskuläres System“ zusammen. Wenn das vaskuläre System – etwa in Folge eines Schlaganfalls – blockiert ist, gelangt weniger Blut ins Gehirn. Es wird also mit weniger Sauerstoff und anderen Nährstoffen versorgt. Dies kann zur Beeinträchtigung kognitiver Funktionen und zur Ausprägung einer „vaskulären Demenz“ führen. Nach degenerativen Demenzerscheinungen wie Alzheimer bildet die vaskuläre Demenz die zweithäufigste Form dieser Krankheitsgruppe.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Multiple Sklerose
Multiple Sklerose/Encephalomyelitis disseminata/multiple sclerosis
Eine häufige neurologische Krankheit, die vorwiegend im jungen Erwachsenenalter auftritt. Aus noch ungeklärtem Grund greifen körpereigene Zellen die Myelinscheiden der Nervenzellen an und zerstören diese. Das kann im gesamten zentralen Nervensystem geschehen, weshalb zwei verschiedene Multiple-Sklerose-Patienten an ganz unterschiedlichen Symptomen leiden können. Besonders häufig sind Sehstörungen und Taubheitsgefühle in den Gliedmaßen.
1903 – 1910: Organische Ursachen?
Als Alzheimer 1903 nach München wechselt, gibt es noch keine Klassifizierung psychischer Störungen. Auch ist die organische Ursächlichkeit geistiger Krankheiten noch längst nicht allgemein akzeptiert. Von 1903 bis 1906 bleibt Auguste Deter in der Frankfurter Anstalt, doch Alzheimer verfolgt aus der Ferne ihren Zustand, der sich zunehmend verschlechtert. 1906 stirbt sie, „völlig verblödet“, wie Alzheimer notiert.
Als er Deters Gehirn im Mikroskop untersucht, findet er zugrunde gegangene Nervenzellen mit Bündeln faseriger Strukturen – den Neurofibrillen – sowie Ablagerungen außerhalb der Zellen, so genannte senile Plaques Für Alzheimer bestätigt das seine Theorie, wonach Geisteskrankheiten organische Ursachen haben müssen. 1907 veröffentlicht er eine Abhandlung „über eine eigenartige Erkrankung der Hirnrinde“, doch erst später setzt sich die Meinung durch, bei Deter habe es sich um eine neue Art von Krankheit gehandelt. 1910 führt das „Lehrbuch der Psychiatrie“ diese Form zum ersten Mal unter dem Namen „Alzheimersche Krankheit“.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neurofibrillen
Neurofibrillen/-/neurofilament
Hiermit bezeichnen Biologen eine Gruppe von Filamenten mittlerer Dicke, die zum Zytoskelett gehören und als solche zur Aufrechterhaltung der Zellstruktur beitragen. Sie bestehen aus seilartigen Proteinen, die sich jeweils paarweise umeinander winden und zu längeren Strukturen aneinanderlagern. In den Neurofibrillen sind die Filamente als Bündel angeordnet, die Zellkörper und Fortsätze von Nervenzellen durchziehen. Als eindeutige Merkmale von Neuronen treten sie schon im frühen Embryo auf. Bei der Entstehung von Alzheimer kommt den Neurofibrillen eine wichtige Rolle zu: Sie werden chemisch verändert (phosphoryliert) und formen gemeinsam mit ebenfalls phosphorylierten Tau-Proteinen die für die Krankheit charakteristischen Fibrillen-Bündel in der Zelle.
Plaques
senile Plaques/-/senile plaques
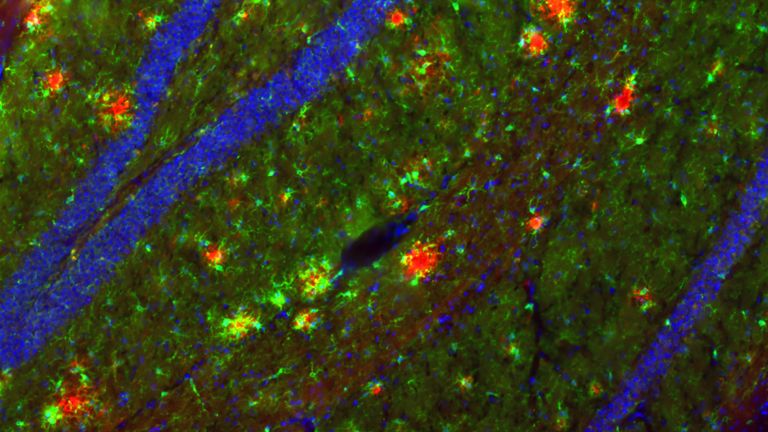
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Die 1970er und 1980er: Erste Initiativen, erster Streit
Bis Anfang der 1970er-Jahre bleiben die Mechanismen ungeklärt, doch wird deutlich, dass die Alzheimer-Krankheit altersabhängig zunimmt. Sie ist keineswegs eine seltene Erkrankung jüngerer Patienten, wie noch Alois Alzheimer selbst geglaubt hatte. Befürchtungen kommen auf, dass der demografische Wandel – immer mehr ältere, immer weniger junge Menschen – zu einer Explosion der Patientenzahlen führen könnte. Sie bringen die USA schon 1974 dazu, das Nationale Institut für Alterung (NIA) zu gründen.1976 identifiziert Robert Katzman, Pionier der Alzheimer-Forschung, die Alzheimer-Krankheit als die mit 60 Prozent der Demenzen am weitesten verbreitete Demenzerkrankung überhaupt. 1980 wird in den USA die erste Alzheimer-Gesellschaft der Welt (www.alz.org) gegründet. Vier Jahre später beginnt die Förderung eines Netzwerks aus Alzheimer-Zentren. In Deutschland gibt es zu dieser Zeit weder einen nationalen Aktionsplan noch Gesellschaften oder Institute.
1984 veröffentlichen George Glenner und Caine Wong von der University of California in San Diego Ergebnisse, wonach ein Peptid namens Beta-Amyloid Hauptbestandteil der Plaques ist – der erste Hauptverdächtige für die Auslösung des Nervenzell-Schadens. Drei Jahre später zeigen Konrad Beyreuther, Benno Müller-Hill und ihre Mitarbeiter von der Universität Köln, dass das Beta-Amyloid-Peptid durch Spaltung aus einem großen Vorläufer-Protein entsteht, dem Amyloid-Precursor-Protein (APP).
Die Rolle, die APP im gesunden Körper spielt, ist bis heute nicht vollständig geklärt. Man nimmt an, dass es an der Aktivität von Synapsen beteiligt ist und für das Überleben von Neuronen wichtig ist. Wird APP auf eine bestimmte Weise enzymatisch gespalten, kann es zur Freisetzung des Beta-Amyloid-Peptids kommen. Dieses kann sich zu Plaques verklumpen. Man nimmt an, dass ein Zwischenprodukt bei der Bildung der Plaques, die so genannten Oligomere, benachbarte Nervenzellen und vor allem Synapsen schädigen. Die „Beta-Amyloid-Hypothese“ findet über die Jahre immer mehr Anhänger. „Baptisten“ werden sie in der Forscherszene genannt.
1986 publizieren Inge Grundke-Iqbal und Kollegen vom staatlichen New Yorker Institut für Grundlagenforschung zu Entwicklungsstörungen (OPWDD) eine sehr interessante Arbeit. Nach ihren Erkenntnissen ist ein mit bestimmten Zellskelett-Proteinen, den Mikrotubuli, verbundenes Protein namens „Tau“ Bestandteil der Neurofibrillen, der fädigen Strukturen innerhalb der Zellen. Mit Tau erscheint der zweite Hauptverdächtige. Die „Tau-Hypothese“ wird von den „Tauisten“ befürwortet. Laut Eckhard und Eva-Maria Mandelkow vom Deutschen Zentrum für Neurodegenerative Erkrankungen in Bonn spielt Tau im gesunden Körper eine wichtige Rolle: „Es stabilisiert die Mikrotubuli, die in Nervenzellen besonders wichtig für Transportvorgänge sind. Bei der Alzheimer-Krankheit fällt Tau von den Mikrotubuli ab, verklumpt zu Neurofibrillen, und die Mikrotubuli werden instabil.“
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Synapse
Synapse/-/synapse
Eine Synapse ist eine Verbindung zwischen zwei Neuronen und dient deren Kommunikation. Sie besteht aus einem präsynaptischen Bereich – dem Endknöpfchen des Senderneurons – und einem postsynaptischen Bereich – dem Bereich des Empfängerneurons mit seinen Rezeptoren. Dazwischen liegt der sogenannte synaptische Spalt.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Tau-Protein
Tau-Protein/-/tau protein
Tau-Proteine sind vor allem im zentralen Nervensystem verbreitet. Ihre Funktion besteht darin, dass sie die Mikrotubuli stabilisieren – also jene Strukturen, welche den Zellen Form und Halt verleihen. Unter bestimmten Umständen hängen Enzyme den Tau-Proteinen zu viele Phosphatgruppen an. Dies hat zur Folge, dass die Proteine nicht mehr richtig abgebaut werden und innerhalb der Neurone toxische Aggregate bilden. Neben senilen Plaques gelten aggregierte Tau-Proteine als klassische Kennzeichen für die Alzheimer-Krankheit.
Mikrotubuli
Mikrotubuli/-/microtubules
Mikrotubuli gehören zu den Hauptbestandteilen des Zytoskeletts, das der Zelle Stabilität und Halt verleiht. Sie bestehen aus vielen Kopien der Proteine Alpha– und Beta-Tubulin, welche sich paarweise zu Röhren mit einem Durchmesser von 20 bis 30 Nanometern zusammenlagern. Neben ihrer Stützfunktion spielen Mikrotubuli eine wichtige Rolle beim Transport von Botenstoffen durch die Zelle. An ihnen hangeln sich beispielsweise in den Neuronen mit Neurotransmitter gefüllte Bläschen zu den Synapsen. In den Nervenzellen des Gehirns von Alzheimer-Patienten kann ein Protein namens Tau die Mikrotubuli nicht mehr richtig stabilisieren. In der Folge zersetzen sie sich, was entscheidend zur Entwicklung der Demenzerkrankung beiträgt.
Weitere Ursachen kommen ins Spiel
Das gemeinsame Auftreten von Plaques und Neurofibrillen ist charakteristisch für die Alzheimer-Krankheit. Der Streit darum, welches von beiden Ereignissen die Ursache ist, prägt die Forschung über Jahre. Für Luís Maia vom Hertie-Institut für klinische Hirnforschung in Tübingen ist er jedoch mittlerweile so gut wie beigelegt: „Die Hinweise haben sich dahingehend verdichtet, dass die Beta-Amyloid-These wahrscheinlicher erscheint. Aber ganz trennen lassen sich die beiden Ereignisse nicht.“ (Zum Stand der Alzheimerforschung siehe auch das Interview mit Christian Haass: „Ich bin überzeugt davon, dass es klappen wird“).
Allerdings ist bekannt, dass die kognitiven Defizite bei Alzheimer eng mit der Menge und der Verteilung von Tau-Fibrillen zusammenhängen. Eva-Maria Mandelkow: „Das weist darauf hin, dass Tau am Absterben der Neuronen beteiligt ist.“ Heute geht es darum herauszufinden, ob Beta-Amyloid der Auslöser dafür ist und ob noch andere Faktoren eine Rolle spielen, zum Beispiel Entzündungsreaktionen im Gehirn. Auch ist nicht geklärt, wodurch die zunächst harmlosen Eiweißstoffe pathologisch werden.Wir alle produzieren von Anfang an Amyloid, schon als Baby im Mutterleib. Die Produktion allein führt nicht zu einer Alzheimer-Pathologie – sie ist ein normaler Vorgang. Vermutlich erhöht sich jedoch im fortgeschrittenen Alter die Chance, dass Beta-Amyloid verklumpt und Plaques bildet.
Doch laut Eckhard Mandelkow ist die Alzheimer-Demenz „keine Krankheit, die nur auf Tau oder Beta-Amyloid beruht“. Es gibt viele andere mögliche Gründe, die „irgendwie ein bisschen damit zu tun“ haben. „Die Alzheimer-Demenz ist eine multifaktorielle Krankheit. Durch Bevölkerungsstudien hat sich herausgestellt, dass es mehrere Faktoren gibt, die das Risiko für die Alzheimerkrankheit erhöhen. Beispiele sind hoher Blutdruck und Übergewicht.“ Sie führen zu Gefäßschädigungen und infolgedessen zu einer verminderten Durchblutung des Gehirns. Dadurch wird die Energieversorgung der Nervenzellen beeinträchtigt. Mandelkow: „Daher sind Empfehlungen einer gesunden Lebensführung eigentlich das Beste, was man machen kann.“
An der Alzheimer-Entstehung sind außerdem Entzündungsprozesse beteiligt, ebenso wie Störungen der Mitochondrien, der „Kraftwerke“ der Zellen. Neben diesen Faktoren sind auch genetische Risikofaktoren und gewisse epigenetische Einflüsse nachgewiesen worden. Veränderungen an einzelnen Genen, die zur so genannten familiären Form der Alzheimer-Demenz führen, sind allerdings nur bei weniger als einem Prozent der Patienten verantwortlich.
Gesichert ist heute vor allem eines. Eckhard Mandelkow drückt es so aus: „Das Altern ist der wichtigste Risikofaktor. Aber das Risiko kann gesenkt werden: Was gut ist fürs Herz, ist auch gut fürs Gehirn.“
Plaques
senile Plaques/-/senile plaques
Senile Plaques lagern sich in der grauen Hirnsubstanz ab, wenn ein Eiweiß – das so genannte Amyloid-Vorläuferprotein – nicht korrekt abgebaut wird. Entzündungen sowie Erkrankungen des Fett– oder des Zuckerstoffwechsels können die Plaquebildung begünstigen. Im Schnitt erreichen die Ablagerungen einen Durchmesser von 50 Mikrometern. Das Auftreten von Plaques ist eine von mehreren anatomischen Veränderungen im Gehirn, anhand derer Pathologen nach dem Tod eine Alzheimer-Erkrankung diagnostizieren können.
Neurofibrillen
Neurofibrillen/-/neurofilament
Hiermit bezeichnen Biologen eine Gruppe von Filamenten mittlerer Dicke, die zum Zytoskelett gehören und als solche zur Aufrechterhaltung der Zellstruktur beitragen. Sie bestehen aus seilartigen Proteinen, die sich jeweils paarweise umeinander winden und zu längeren Strukturen aneinanderlagern. In den Neurofibrillen sind die Filamente als Bündel angeordnet, die Zellkörper und Fortsätze von Nervenzellen durchziehen. Als eindeutige Merkmale von Neuronen treten sie schon im frühen Embryo auf. Bei der Entstehung von Alzheimer kommt den Neurofibrillen eine wichtige Rolle zu: Sie werden chemisch verändert (phosphoryliert) und formen gemeinsam mit ebenfalls phosphorylierten Tau-Proteinen die für die Krankheit charakteristischen Fibrillen-Bündel in der Zelle.
Tau-Protein
Tau-Protein/-/tau protein
Tau-Proteine sind vor allem im zentralen Nervensystem verbreitet. Ihre Funktion besteht darin, dass sie die Mikrotubuli stabilisieren – also jene Strukturen, welche den Zellen Form und Halt verleihen. Unter bestimmten Umständen hängen Enzyme den Tau-Proteinen zu viele Phosphatgruppen an. Dies hat zur Folge, dass die Proteine nicht mehr richtig abgebaut werden und innerhalb der Neurone toxische Aggregate bilden. Neben senilen Plaques gelten aggregierte Tau-Proteine als klassische Kennzeichen für die Alzheimer-Krankheit.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
In den Neunzigern kommt Schwung in die Forschung
1987 entsteht Hoffnung auf Besserung. In den USA läuft der erste Test eines Medikaments gegen Alzheimer-Symptome an: Tacrin beruht auf der Modulation eines Neurotransmitters (Acetylcholin) und seiner Rezeptoren. Es gleicht den Mangel an Acetylcholin aus, der bei Alzheimer durch das Absterben cholinerger Neuronen entsteht. Die Wirksamkeit ist allerdings gering. 1993 kommt Tacrin auf den Markt.Unabhängig davon veröffentlichen im gleichen Jahr Allen Roses und Mitarbeiter von der Duke University in North Carolina eine wichtige Arbeit: Sie weisen nach, dass APOE-e4, eine Form des Apolipoprotein-E-Gens auf Chromosom 19, das Risiko erhöht, an Alzheimer-Demenz zu erkranken.
Im Jahr darauf bekommt die Krankheit ein neues Gesicht, als sich Ronald Reagan mit seiner Diagnose von der Öffentlichkeit verabschiedet.
Deutschland hinkt der Entwicklung hinterher. Es gibt bis Ende des Jahrhunderts zwar Forschungsförderung, aber immer noch keine nationale Strategie. 1995 wird mit der Alzheimer Forschung Initiative e.V. der erste private Verein gegründet, der Alzheimer-Forschung fördert. 2000 folgt die Gründung der Hans und Ilse Breuer-Stiftung. 2009 wird das „Deutsche Zentrum für Neurodegenerative Erkrankungen“ mit Hauptsitz in Bonn gegründet, eine außeruniversitäre Forschungseinrichtung mit Teilinstituten an zehn Standorten. Im selben Jahr gibt Alzheimer’s Disease International (ADI), Dachverband der Alzheimer-Gesellschaften weltweit, den ersten „Welt-Alzheimerbericht“ heraus. Er zeichnet ein düsteres Bild.
Acetylcholin
Acetylcholin/-/acetylcholine
Acetylcholin ist einer der wichtigsten Neurotransmitter, also der Botenstoffe im Gehirn. Es ist unter anderem verantwortlich für die Muskelkontraktion, da es die Übertragung zwischen Nerv und Muskel an den sogenannten neuromuskulären Endplatten vermittelt. Es war der erste der chemischen Botenstoffe, der entdeckt wurde – 1921, am Herzen eines Frosches durch Otto Loewi.
Rezeptor
Rezeptor/-/receptor
Signalempfänger in der Zellmembran. Chemisch gesehen ein Protein, das dafür verantwortlich ist, dass eine Zelle ein externes Signal mit einer bestimmten Reaktion beantwortet. Das externe Signal kann beispielsweise ein chemischer Botenstoff (Transmitter) sein, den eine aktivierte Nervenzelle in den synaptischen Spalt entlässt. Ein Rezeptor in der Membran der nachgeschalteten Zelle erkennt das Signal und sorgt dafür, dass diese Zelle ebenfalls aktiviert wird. Rezeptoren sind sowohl spezifisch für die Signalsubstanzen, auf die sie reagieren, als auch in Bezug auf die Antwortprozesse, die sie auslösen.
cholinerg
cholinerg/-/cholinergic
Cholinerge Neurone setzen bei der Reizweiterleitung Acetylcholin (wichtiger Botenstoff im Gehirn) frei.
Neuron
Neuron/-/neuron
Das Neuron ist eine Zelle des Körpers, die auf Signalübertragung spezialisiert ist. Sie wird charakterisiert durch den Empfang und die Weiterleitung elektrischer oder chemischer Signale.
Empfohlene Artikel
Demenz: zunehmende gesellschaftliche und volkswirtschaftliche Relevanz
Wurden bis 2010 35,6 Millionen Demenzkranke prognostiziert, verdoppelt sich die Zahl laut Hochrechnungen alle 20 Jahre – bis 2050 auf 115,4 Millionen. Der Anstieg ist nicht nur dem demografischen Wandel geschuldet, sondern auch der erhöhten Aufmerksamkeit: Sie erhöht die Wahrscheinlichkeit einer Alzheimer-Diagnose, denn diese schafft erst die Voraussetzungen für den Zugang zu Behandlung und Pflege.
Ein kostenintensives Unterfangen. 2010 kosteten Demenzerkrankungen weltweit 604 Milliarden Dollar. Laut Schätzung des Welt-Alzheimerberichts von 2010 werden die Kosten bis 2030 um 85 Prozent ansteigen. Zur Senkung ist vor allem eine möglichst frühzeitige Diagnose vonnöten. Dementsprechend hatte der Bericht 2011 „Die Vorteile frühzeitiger Diagnose und Intervention“ zum Gegenstand. Und so ist nach 106 Jahren die Alzheimer‘sche Krankheit von einem Randphänomen zu einem Problem geworden, das in der Mitte der Gesellschaft angekommen ist. Diese beginnt nun, sich mit den Auswirkungen auseinanderzusetzen. Der Bericht von 2012 behandelt das Stigma, das mit der Alzheimer-Diagnose einhergeht.
Aufmerksamkeit
Aufmerksamkeit/-/attention
Aufmerksamkeit dient uns als Werkzeug, innere und äußere Reize bewusst wahrzunehmen. Dies gelingt uns, indem wir unsere mentalen Ressourcen auf eine begrenzte Anzahl von Bewusstseinsinhalten konzentrieren. Während manche Stimuli automatisch unsere Aufmerksamkeit auf sich ziehen, können wir andere kontrolliert auswählen. Unbewusst verarbeitet das Gehirn immer auch Reize, die gerade nicht im Zentrum unserer Aufmerksamkeit stehen.
Die Therapie der Zukunft: so multifaktoriell wie die Krankheit selbst
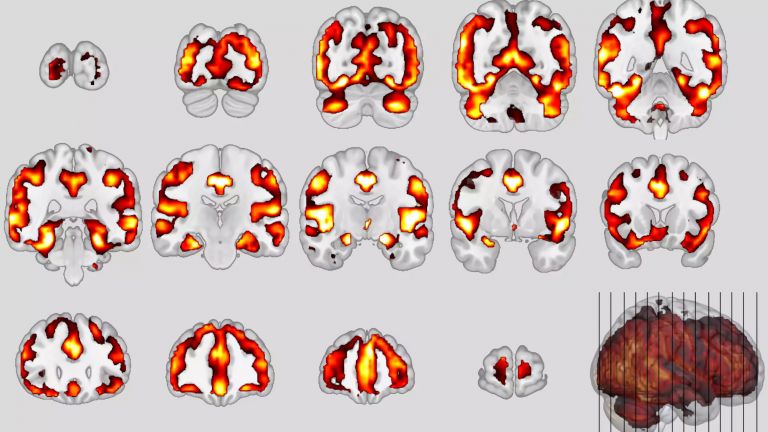
Was die diagnostischen Möglichkeiten angeht, hat Eva-Maria Mandelkow Positives zu vermelden: „Bei bildgebenden Verfahren wie MRT und PET tut sich unheimlich viel.“ Es gibt bereits Möglichkeiten, abgelagertes Amyloid mit PET-Verfahren sichtbar zu machen. Eine Methode zur Darstellung von Tau-Ablagerungen wird gerade entwickelt.
Eine ursächliche Behandlung hingegen wird es so schnell nicht geben, gibt Eckhard Mandelkow zu bedenken. „Das geht deshalb nicht, weil die Alzheimer-Krankheit multifaktoriell ist. So ähnlich wie bei der Krebsbehandlung auch wird es nicht nur ein Medikament alleine geben, sondern verschiedene mit unterschiedlichen Ansätzen.“
Eine gute Prävention sieht laut Hans Förstl, Direktor der Klinik und Poliklinik für Psychiatrie und Psychotherapie des Klinikums rechts der Isar, unter anderem so aus: „Sehr wichtig ist es, das Gehirn anzuregen. Nicht mit stupidem Gehirnjogging, sondern mit allem, was den Menschen erfreut.“ Bei bereits bestehender Demenz können so genannte Antidementiva helfen: „Medikamente, die die geistige Leistungsfähigkeit etwas verbessern.“ Was häufig vernachlässigt werde, sei die Behandlung von Begleiterkrankungen, die zusätzlich die geistige Leistungsfähigkeit beeinträchtigen (siehe: Morbus Alzheimer – Hans Förstl).
Mit neueren Wirkstoffen wird heute versucht, die Alzheimer-Ablagerungen ganz zu verhindern. Das funktioniert tatsächlich – im Tierversuch. Hans Förstl: „Man vermutet derzeit, dass es notwendig sein wird, diese Interventionen bei Menschen zu versuchen, die noch lange nicht dement sind. Um zu überprüfen, ob das möglich, ethisch vertretbar und wirksam ist, werden wahrscheinlich noch 20 Jahre intensiver Forschung nötig sein.“
Magnetresonanztomographie
Magnetresonanztomographie/-/magnetic resonance imaging
Ein bildgebendes Verfahren, das Mediziner zur Diagnose von Fehlbildungen in unterschiedlichen Geweben oder Organen des Körpers einsetzen. Die Methode wird umgangssprachlich auch Kernspin genannt. Sie beruht darauf, dass die Kerne mancher Atome einen Eigendrehimpuls besitzen, der im Magnetfeld seine Richtung ändern kann. Diese Eigenschaft trifft unter anderem auf Wasserstoff zu. Deshalb können Gewebe, die viel Wasser enthalten, besonders gut dargestellt werden. Abkürzung: MRT.
Positronen-Emissions-Tomographie
Positronen-Emissions-Tomographie/-/positron emission tomography
Ein bildgebendes Verfahren, mit dessen Hilfe Mediziner Stoffwechselvorgänge im Körper visualisieren können. Der Patient bekommt eine schwach radioaktive Substanz injiziert, die Positronen – also Beta-Strahlung – emittiert. Wenn die Positronen im Körper mit Elektronen zusammentreffen, wird Energie in Form von zwei Photonen freigesetzt. Diese streben in entgegengesetzte Richtungen auseinander. Im PET-Scanner sind rund um den Patienten Detektoren angeordnet, welche die auftreffenden Photonen registrieren. Auf diese Weise lässt sich nachverfolgen, ob sich die radioaktive Substanz in bestimmten Bereichen des Körpers anreichert, was beispielsweise Hinweise auf einen Tumor geben kann. Auch in der Frühdiagnostik von Demenzerkrankungen findet die Positronen-Emissions-Tomographie Anwendung. Die Strahlung ist medizinisch unbedenklich.
Demenz
Demenz/Dementia/dementia
Demenz ist ein erworbenes Defizit kognitiver, aber auch sozialer, motorischer und emotionaler Fähigkeiten. Die bekannteste Form ist Alzheimer. „De mentia“ bedeutet auf Deutsch „ohne Geist“.
zum Weiterlesen:
- Die Deutsche Alzheimer Gesellschaft e.V.; URL: http://www.deutsche-alzheimer.de [Stand: 10.09.2013] gibt eine zusammenfassende Informationsbroschüre heraus, die man sich bestellen oder als pdf von der Homepage herunterladen kann. Zum pdf.
- Die Welt-Alzheimerberichte werden von Alzheimer’s Disease International herausgegeben, zum Teil auch in deutscher Zusammenfassung; URL: http://www.alz.co.uk/research/world-report [Stand: 10.09.2013], zur Webseite.
- Hans und Ilse Breuer Stiftung; Eine Übersicht über weiterführende Literatur, auch Erfahrungsberichte und Anregungen für Betroffene und Angehörige; URL: http://www.breuerstiftung.de/alzheimer-info/links-und-literatur/allgemeine-literatur/ [Stand: 19.06.2017]; zur Webseite.