Multiple Sklerose – eine medizinische Herausforderung
Die Vielzahl an Symptomen erschwert die Diagnose einer Multiplen Sklerose. Doch klar ist: Je früher sie erkannt wird und je früher die Therapie beginnt, desto besser die Prognose.
Wissenschaftliche Betreuung: Prof. Dr. Ingo Kleiter, Prof. Dr. Manuel A. Friese, Prof. Dr. Christoph Heesen, Dr. Sina Rosenkranz
Veröffentlicht: 20.02.2026
Niveau: mittel
- Nach bisherigem Kenntnisstand handelt es sich bei der Multiplen Sklerose wahrscheinlich um eine Autoimmunerkrankung, bei der es zu Läsionen im zentralen Nervensystem kommt. Neuerdings wird allerdings auch diskutiert, dass es sich um eine entzündliche Erkrankung handeln könnte, die durch Gewebefaktoren unterhalten wird.
- Häufig bestimmt der Ort der Läsionen die Symptomatik des Patienten.
- Neurobiologisch ist die MS ein Kontinuum aus Entzündung und Neurodegeneration. Klinisch unterscheidet man zwischen einem schubförmigen Verlauf und einen chronisch-voranschreitenden Verlauf. Meist geht ein schubförmiger Verlauf im späteren Stadium in einen chronisch-voranschreitenden Verlauf über. Seltener kommt es von Anfang an zu einem chronisch-voranschreitenden Verlauf ohne erkennbare Schübe.
- Dank vieler Fortschritte in der MS-Behandlung kann heute ein Großteil der Patienten mit MS über lange Zeiträume ohne wesentliche Einschränkungen leben. Auch der Nachweis gutartiger Verläufe dank besserer Diagnostik spielt dabei eine Rolle.
- Die medikamentöse Behandlung fußt auf drei Säulen: der Akutbehandlung bei Schüben, der Immuntherapie sowie der symptomatischen Behandlung.
- Die Ungewissheit über den Verlauf der Erkrankung ist für viele Patienten eine große psychische Belastung.
- Aktuell gibt es große Bemühungen in der Forschung, gutartige und schnell fortschreitende Verläufe bereits zu Beginn – beispielsweise mit Biomarkern – zu erkennen. Dies würde es ermöglichen, zu einem früheren Zeitpunkt für den Patienten die richtige Auswahl aus der Vielzahl der Therapeutika treffen zu können.
Neurodegeneration
Neurodegeneration/-/neurodegeneration
Sammelbegriff für Krankheiten, in deren Verlauf Nervenzellen sukzessive ihre Struktur oder Funktion verlieren, bis sie teilweise sogar daran zugrunde gehen. Vielfach sind falsch gefaltete Proteine der Auslöser – wie etwa bestimmte Formen der Eiweiße Beta-Amyloid und Tau im Falle von Alzheimer. Bei anderen Krankheiten, beispielsweise bei Parkinson oder Chorea Huntington, werden Proteine innerhalb der Neurone nicht richtig abgebaut. In der Folge lagern sich dort toxische Aggregate ab, was zu den jeweiligen Krankheitserscheinungen führt. Während Chorea Huntington eindeutig genetisch bedingt ist, scheint es bei Parkinson und Alzheimer allenfalls bestimmte Ausprägungsformen von Genen zu geben, welche ihre Entstehung begünstigen. Keine dieser neurodegenerativen Erkrankungen kann bisher geheilt werden.
- Die zahlreichen Medikamente, die nachweislich die Schubrate bei der MS verringern können, werden nach steigender Wirksamkeit in drei Kategorien eingeteilt:
- Auf der ersten Stufe finden sich Interferon-beta-Präparate - dies waren die ersten Arzneistoffe, die einen wirksamen Effekt auf den klinischen Langzeitverlauf der schubförmigen MS zeigten. Sie modulieren das Immunsystem und werden noch immer bei milden und moderaten Formen der Krankheit als Basistherapie eingesetzt. Zudem gibt es Dimethylfumarat / Diroximelfumarat, Glatirameroide und Teriflunomid. Die aktuelle Leitlinie attestiert diesen Wirkstoffen eine Schubreduktion um etwa 30 – 50 Prozent jährlich im Vergleich zu einem Scheinmedikament (Placebo).
- In Wirksamkeitsstufe 2 können Reduktionen der Schubrate um durchschnittlich 50 – 60 Prozent erwartet werden. In diese Klasse fallen Cladribin und S1P-Rezeptor Modulatoren Fingolimod, Ozanimod und Ponesimod.
- Nochmals wirksamer (Stufe 3) mit einer Schubreduktion von mehr als 60 Prozent gegenüber Placebo sind Alemtuzumab, CD20-Antikörper (Ocrelizumab, Ofatumumab, Rituximab, Ublituximab) und Natalizumab.
- Die Auswahl der Medikamente hängt indes nicht nur von der Wirkstärke ab, sondern es müssen z.B. auch Verträglichkeit, Sicherheit und mögliche Nebenwirkungen bedacht werden, die im Gespräch mit den Patienten adressiert werden.
Die Multiple-Sklerose-Forschung der letzten Jahre hat einiges dazu beigetragen, dass die Erkrankung einen Teil ihres Schreckens eingebüßt hat. Obwohl die Ursachen der Multiplen Sklerose (MS) noch nicht gänzlich verstanden sind, gibt es eine Vielzahl neuer Medikamente, die den Patienten Hoffnungen machen. Unter einer konsequenten Immuntherapie unterscheidet sich die Lebenserwartung von Menschen mit MS offenbar nicht wesentlich von der allgemeinen Lebenserwartung der Bevölkerung.
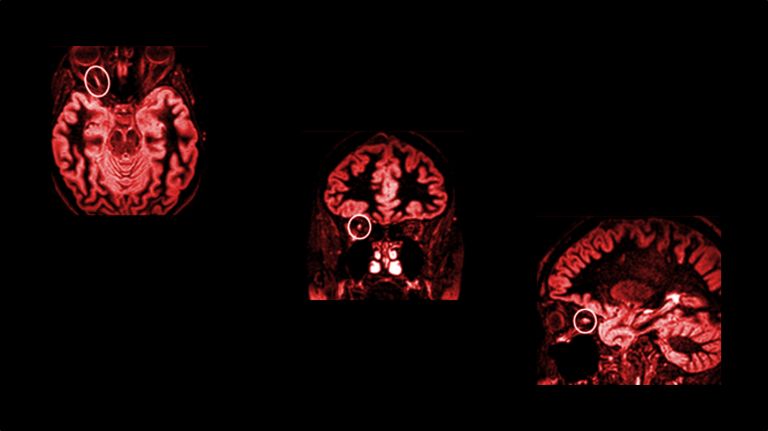
Die MS gilt als die Krankheit mit den 1000 Gesichtern und manifestiert sich meistens zwischen dem 20. und 40. Lebensjahr. Bis es zu einer Diagnose kommt, kann gelegentlich einige Zeit vergehen. Die Vielzahl an Symptomen, die der Erkrankung zugeordnet werden, erschwert die Diagnose. In der neurologischen Abklärung kommen spezifische Techniken zum Einsatz, um die Diagnose zu erhärten und andere Erkrankungen auszuschließen.
Die Kernspintomographie-Untersuchung (MRT) bringt bei MS Entzündungsherde zu Tage und eine Untersuchung des Nervenwassers (Liquor) zeigt Entzündungszeichen. Bei einem ersten Krankheitsereignis, das auf eine MS hinweist, spricht man vom klinisch isolierten Syndrom (KIS). Das kann zum Beispiel eine Sehstörung, eine Gangstörung oder ein Taubheitsgefühl sein. Bei etwa 30 Prozent der Patienten beginnt die MS mit einer Sehstörung in Form von verschwommenem Sehen oder Nebelsehen, der eine Entzündung eines der beiden Sehnerven zugrunde liegen kann. Das klinisch isolierte Syndrom ist bei etwa zwei Dritteln der Patienten ein Vorbote einer MS.
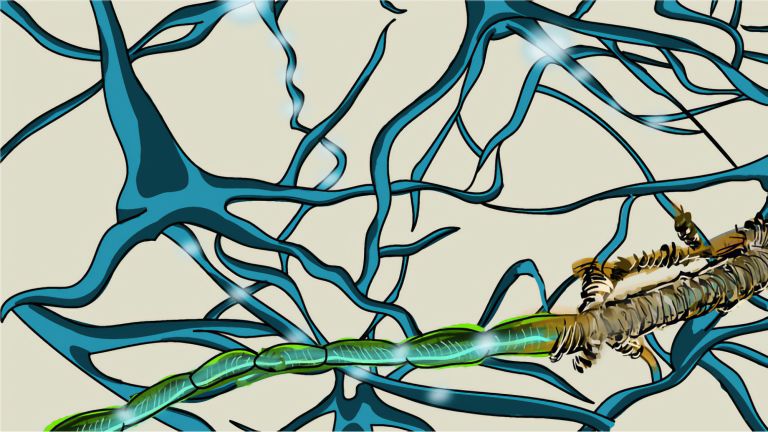
Die Forschung ging bisher davon aus, dass die MS eine Autoimmunerkrankung ist. Fehlgeleitete Abwehrzellen des Immunsystems sollten demnach unter anderem jene Zellen angreifen, die die Isolierhülle der Nerven im Gehirn oder im Rückenmark – die so genannten Markscheiden – bilden. Da sie ihrer Isolation beraubt sind, leiten die Nerven Informationen langsamer oder überhaupt nicht weiter. Darüber hinaus kann es zu nicht umkehrbaren Schäden an den Nervenzellbahnen kommen (Axonen) und zum Verlust von Neuronen. Dieses Modell wird allerdings in jüngster Zeit in Frage gestellt und manche Forscher bezweifeln, dass der Verlust der Myelinschicht tatsächlich ursächlich ist oder vielmehr nur die irrelevante Folge einer Entzündung.
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Die Krankheit mit den 1000 Gesichtern
Warum das Immunsystem die Nervenscheiden zerstört, darüber gibt es mehrere Theorien, aber noch keine Einigkeit unter den Forschern. Möglicherweise gibt es auch mehrere verschiedene Ursachen.
Neue Studienergebnisse haben zu der Erkenntnis geführt, dass ein früher Therapiebeginn mit einer Immuntherapie die Behinderungsprogression reduzieren kann.
Das bedeutet auch, bereits im Stadium eines KIS mit der Therapie zu beginnen, weil damit weitere Ereignisse verhindert werden können. Die Symptomatik fällt in diesem Stadium noch nicht so stark auf, da das Gehirn die Schäden noch kompensieren kann. Deshalb geht es KIS-Patienten in der Regel auch zunächst viele Jahre lang sehr gut. Im Laufe der Erkrankung können jedoch autoimmunvermittelte Entzündungsreaktionen an jedem Ort im Gehirn oder Rückenmark auftreten, die schließlich zu einer Vielzahl von Symptomen führen können:
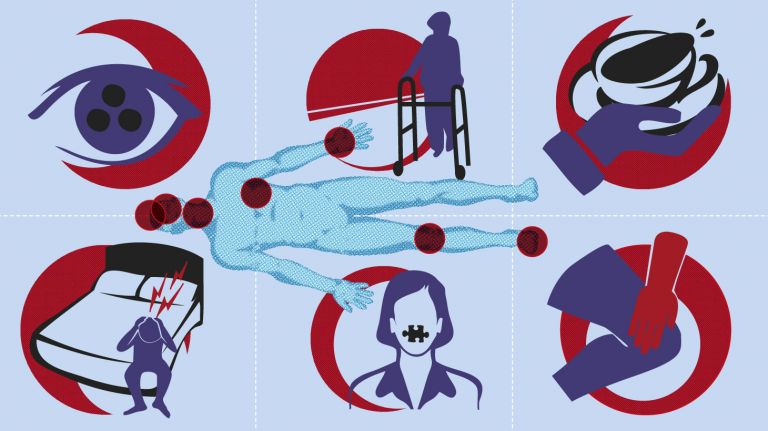
- Entzünden sich Teile des Kleinhirns können sich vor allem Gangstörungen, Koordinationsstörungen und Schwindel zeigen.
- Trifft es den Hirnstamm kommt es unter anderem zu Schluckstörungen, Sprechstörungen (verwaschenes Sprechen), Gleichgewichtstörungen, Sensibilitätsstörungen und Lähmungen. Lähmungen sind häufig mit einem Steifigkeitsgefühl verbunden, das durch eine Spastik entsteht: eine stete Anspannung der Muskulatur bis zu Verkrampfung.
- Entzündungen im Rückenmark können ebenfalls zu Sensibilitätsstörungen und Lähmungen führen, daneben zu Blasen- und Darmstörungen sowie sexuellen Störungen. Blasenstörungen zeigen sich meist als nicht gut kontrollierbarer Harndrang oder auch durch Probleme beim Entleeren der Blase.
- Schließlich können im zentralen Nervensystem auch Schmerzbahnen betroffen sein. Da die Entzündungen oft narbig verheilen, können die Schmerzen dauerhaft bestehen bleiben.
Nicht nur die Symptomatik, auch der Verlauf kann sich von Patient zu Patient unterscheiden. Bei über 85 Prozent der Patienten verläuft die MS zunächst schubförmig. Das heißt, dass neurologische Beeinträchtigungen in Form von plötzlichen Verschlechterungen (= Schüben) auftauchen und sich mit symptomfreien oder symptomarmen Phasen abwechseln. Anfangs bilden sich die Schübe meist komplett zurück, im späteren Verlauf nur noch teilweise.
Ohne Therapie kam es früher langfristig bei mindestens der Hälfte der Patienten zu einer stetigen Zunahme der Behinderungen (sekundär progredienter Verlauf). Dank der neuen Therapien ist der Anteil von Patienten, die im Verlauf schwere Behinderungen erleiden und nicht mehr gehfähig sind, deutlich gesunken. Lediglich etwa 10 bis 15 Prozent benötigen nach ca. 20 Jahren eine ständige Gehhilfe oder einen Rollstuhl.
Bei einem kleineren Teil der Patienten – etwa zehn bis 15 Prozent – verläuft die Erkrankung von Anfang an ohne Schübe, stattdessen nehmen die Symptome stetig und schleichend zu (primär progredienter Verlauf). Viele dieser Patienten leiden unter einer spastischen Gangstörung, die sich über die Jahre verschlechtert. Diese Verlaufsform trifft häufiger Patienten, bei denen die Erkrankung erst nach dem 40. Lebensjahr beginnt.
MS ist nicht heilbar, aber es stehen mittlerweile eine Vielzahl von Behandlungen zur Verfügung. Bei einem akuten Schub werden die Symptome mit hoch dosierten Kortisonpräparaten (Glukokortikosteroiden) bekämpft, bei ausbleibendem Erfolg mit einem Plasmaaustauschverfahren (Plasmapherese oder Immunadsorption). Um den Verlauf der Erkrankung langfristig zu beeinflussen, kommen Immuntherapeutika zum Einsatz. Dabei hat sich gezeigt, dass ein möglichst frühzeitiger Beginn der Therapie den größten Nutzen bringt – vermutlich, weil viele bleibende Schäden durch Schübe verhindert werden können.
Die meisten Patienten erhalten deshalb nach der Diagnose Dimethylfumarat, das als Tablette zwei Mal täglich eingenommen wird, Glatirameracetat (es wird unter die Haut gespritzt), Teriflunomid (Tablette), oder eines von mehreren gentechnisch hergestellten Präparaten mit dem Wirkstoff Interferon beta-1a oder Interferon beta-1b, mit denen man schon die längsten Erfahrungen gesammelt hat. Sie alle wirken modulierend auf das Immunsystem und reduzieren die Schubrate um bis zu 50 Prozent.
Wenn die Wirkung dieser Substanzen nicht ausreichend ist, kommen zusätzlich weitere Substanzen in Betracht: Am häufigsten sind dies die gentechnisch hergestellten Antikörper Ocrelizumab, Ofatumumab, Rituximab und Ublituximab, die gezielt an das CD20-Antigen auf der Oberfläche von B-Lymphozyten binden. Dadurch werden diese Zellen im Blut eliminiert. Da B-Zellen eine Schlüsselrolle bei der Aktivierung der Entzündungskaskade spielen, wird der Angriff auf das Nervensystem hocheffektiv gestoppt.
Ein anderes Ziel haben die S1P-Rezeptor Modulatoren Fingolimod, Ozanimod, Siponimod und Ponesimod: Sie „fangen“ Immunzellen in den Lymphknoten und verhindern dadurch, dass sie ins zentrale Nervensystem gelangen und dort Entzündungen auslösen.
Cladribin ist ein Medikament, das nicht dauerhaft, sondern in kurzen Zyklen gegeben wird, um das Immunsystem quasi neu zu starten. Es greift in den DNA-Stoffwechsel von Lymphozyten ein und führt zu deren Abbau. Nach dem gleichen Prinzip der „selektiven Immunrekonstitutionstherapie“ funktioniert auch der Antikörper Alemtuzumab. Seine extrem starke Wirksamkeit wird allerdings mit starken Nebenwirkungen erkauft, sodass Alemtuzumab in der Regel erst zum Einsatz kommt, wenn die anderen Eskalationstherapien versagt haben.
In einer Klasse für sich ist der Antikörper Natalizumab, der alle vier bis sechs Wochen als Infusion gegeben wird. Durch Bindung an das Immunzellen-Oberflächenmolekül VLA-4 verhindert Natalizumab, dass diese Zellen aus den Blutgefäßen in das Gehirngewebe gelangen. Sein größter Nachteil ist, dass – deutlich häufiger als mit anderen Präparaten - als Nebenwirkung das JC-Virus aktiviert werden kann, was in sehr seltenen Fällen, zu einer lebensbedrohlichen Infektion des Gehirns führt.
Neben der Regulierung des Immunsystems ist auch die Therapie der Symptome Teil der Behandlung, beispielsweise von Depressionen. „Die MS-Forschung hat in den letzten Jahre Fortschritte in allen Bereichen gemacht: immuntherapeutisch und symptomtherapeutisch. Zum Beispiel hat sich die Therapie der Spastik dramatisch verbessert – Cannabinoide werden hierfür untersucht und zeigen Wirkung“, so Dr. Dieter Pöhlau, stellvertretender Vorsitzender der Deutschen Multiple Sklerose Gesellschaft (DMSG).
Rückenmark
Rückenmark/Medulla spinalis/spinal cord
Das Rückenmark ist der Teil des zentralen Nervensystems, das in der Wirbelsäule liegt. Es verfügt sowohl über die weiße Substanz der Nervenfasern, als auch über die graue Substanz der Zellkerne. Einfache Reflexe wie der Kniesehnenreflex werden bereits hier verarbeitet, da sensorische und motorische Neuronen direkt verschaltet sind. Das Rückenmark wird in Zervikal-, Thorakal-, Lumbal und Sakralmark unterteilt.
Hirnstamm
Hirnstamm/Truncus cerebri/brainstem
Der „Stamm“ des Gehirns, an dem alle anderen Gehirnstrukturen sozusagen „aufgehängt“ sind. Er umfasst – von unten nach oben – die Medulla oblongata, die Pons und das Mesencephalon. Nach unten geht er in das Rückenmark über. Er ist ein Zentrum lebenswichtiger Funktionen wie der Atmung und des Herzschlags und beinhaltet auf- und absteigende Bahnen zwischen Großhirn, Kleinhirn und Rückenmark.
Multiple Sklerose
Multiple Sklerose/Encephalomyelitis disseminata/multiple sclerosis
Eine häufige neurologische Krankheit, die vorwiegend im jungen Erwachsenenalter auftritt. Aus noch ungeklärtem Grund greifen körpereigene Zellen die Myelinscheiden der Nervenzellen an und zerstören diese. Das kann im gesamten zentralen Nervensystem geschehen, weshalb zwei verschiedene Multiple-Sklerose-Patienten an ganz unterschiedlichen Symptomen leiden können. Häufige Beschwerden sind Sehstörungen, Taubheitsgefühle in Armen und Beinen, aber auch Koordinationsprobleme, Muskelschwäche und Blasenstörungen.
Empfohlene Artikel
Große Psychische Belastung: Die Ungewissheit
Für einen MS-Patienten ist der Umgang mit der Ungewissheit eine große Herausforderung. Niemand kann ihm genau sagen, wie seine Krankheit verlaufen wird. Nach den ersten Symptomen kann es Jahre bis zum nächsten Schub dauern. „Die psychischen Auswirkungen der MS sind nicht zu unterschätzen. Egal wie gut der Patient eingestellt ist, wenn er nur ängstlich zu Hause sitzt und Angst vor dem nächsten Schub hat, ist die Lebensqualität trotzdem schlecht.“ Dem sollen spezielle Angebote zur psychischen Unterstützung vorbeugen, bei denen der Patient lernt mit der Belastung umzugehen (Coping). Als erster Verband in Deutschland hat die DMSG solch ein Konzept erstellt, doch ist es mittlerweile auch in vielen neurologischen Kliniken zentraler Baustein der Therapie.
Viele Fragen sind noch offen. So wird intensiv an der Vorhersagbarkeit des Verlaufs einer MS gearbeitet, weiß Reinhard Hohlfeld, Professor Emeritus am Institut für klinische Neuroimmunologie der Ludwig-Maximilians-Universität München: „Auch gibt es bis heute keine harten Kriterien, mit denen sich das Ansprechen auf die Therapie vorhersagen lässt. Man würde sich zum Beispiel immunologische Marker oder Kriterien für das Kernspin wünschen, mit denen sich die individuelle Prognose bestimmen lässt.“
Mehr als 80.000 wissenschaftliche Arbeiten sind in den vergangenen 30 Jahren zur MS erschienen –die Hälfte davon allein in der letzten Dekade. Und doch (oder wegen?) der Fülle an Fakten gibt es immer noch weiße Flecken auf der Landkarte der MS-Forschung. Eine der wichtigsten Fragen lautet aktuell, wie die Progression der Krankheit zustande kommt, und ob man diesen Vorgang durch Medikamente wird aufhalten können. Wissenschaftler, Ärzte und vor allem die Patienten werden viel Geduld brauchen, bis die letzten Rätsel dieser Krankheit gelöst sind, aber sie können gleichzeitig sicher sein, in der hoffnungsvollsten Ära der MS-Geschichte zu leben.
Zum Weiterlesen:
- Deutsche Gesellschaft für Neurologie (DGN), Deutsche Multiple Sklerose Gesellschaft (DMSG) (Hrsg.). S2k-Leitlinie „Diagnose und Therapie der Multiplen Sklerose, Neuromyelitis Optica Spektrum und MOG-IgG-assoziierte Erkrankungen“. Version 8.0 (Living Guideline), URL: https://www.dgn.org/leitlinie/diagnose-und-therapie-der-multiplen-sklerose-neuromyelitis-optica-spektrum-erkrankungen-und-mog-igg-assoziierten-erkrankungen (aufgerufen am 6.4.2026).
- Jakimovski D, Bittner S, Zivadinov R, et al. Multiple sclerosis. Lancet. 2024;403(10422):183-202. doi:10.1016/S0140-6736(23)01473-3
- Amsel - Das Multiple Sklerose Portal; URL: http://www.amsel.de/ [29.03.2017]
- Multiple Sklerose, Rudolf Manfred Schmidt, Frank Hoffmann, Jürgen H. Faiss, Wolfgang Köhler, München 2015. Multiple Sklerose
Multiple Sklerose
Multiple Sklerose/Encephalomyelitis disseminata/multiple sclerosis
Eine häufige neurologische Krankheit, die vorwiegend im jungen Erwachsenenalter auftritt. Aus noch ungeklärtem Grund greifen körpereigene Zellen die Myelinscheiden der Nervenzellen an und zerstören diese. Das kann im gesamten zentralen Nervensystem geschehen, weshalb zwei verschiedene Multiple-Sklerose-Patienten an ganz unterschiedlichen Symptomen leiden können. Häufige Beschwerden sind Sehstörungen, Taubheitsgefühle in Armen und Beinen, aber auch Koordinationsprobleme, Muskelschwäche und Blasenstörungen.
Erstveröffentlichung am 30. Mai 2017
Letzte Aktualisierung am 20. Februar 2026